Invisalign i aparat klasyczny – o co tak naprawdę toczy się gra?
Różne oczekiwania pacjenta i lekarza
Pacjent, który rozważa nakładki Invisalign lub klasyczny aparat stały, zwykle myśli w trzech prostych kategoriach: estetyka (czy to widać?), szybkość (ile czasu to zajmie?) i cena (czy mnie na to stać?). Ortodonta natomiast patrzy na tę samą sytuację zupełnie inną optyką: jaką siłą można bezpiecznie zadziałać na ząb, jak przewidywalnie da się go przesunąć w kości, jaki jest stan przyzębia, jak będzie wyglądała współpraca z pacjentem przez kilkanaście czy kilkadziesiąt miesięcy.
Ten rozdźwięk rodzi częste rozczarowania. Nakładki Invisalign są reklamowane jako niemal niewidoczne, wygodne i szybkie rozwiązanie. Klasyczny aparat stały kojarzy się z „drutami”, bólem i długim leczeniem. Tymczasem różnica między systemami to nie tylko wygląd, ale przede wszystkim mechanika leczenia i wymagania wobec pacjenta. Dla jednego pacjenta nakładki będą złotym standardem, dla innego – rozwiązaniem, które skończy się frustracją i koniecznością zmiany metody.
Istotne jest też pytanie, co dla kogo znaczy „nowoczesne leczenie ortodontyczne”. Dla części osób to równoznaczne z „drogie”, „cyfrowe”, „z aplikacją w telefonie”. Z perspektywy lekarza nowoczesność to raczej: dokładna diagnostyka 3D, planowanie ruchów zębów w oparciu o analizę kości, indywidualnie dobierane siły i realna możliwość kontroli każdego etapu. Czasem oznacza to nakładki, czasem klasyczny aparat, a coraz częściej – rozsądne połączenie obu metod.
Marketing Invisalign a rzeczywistość gabinetowa
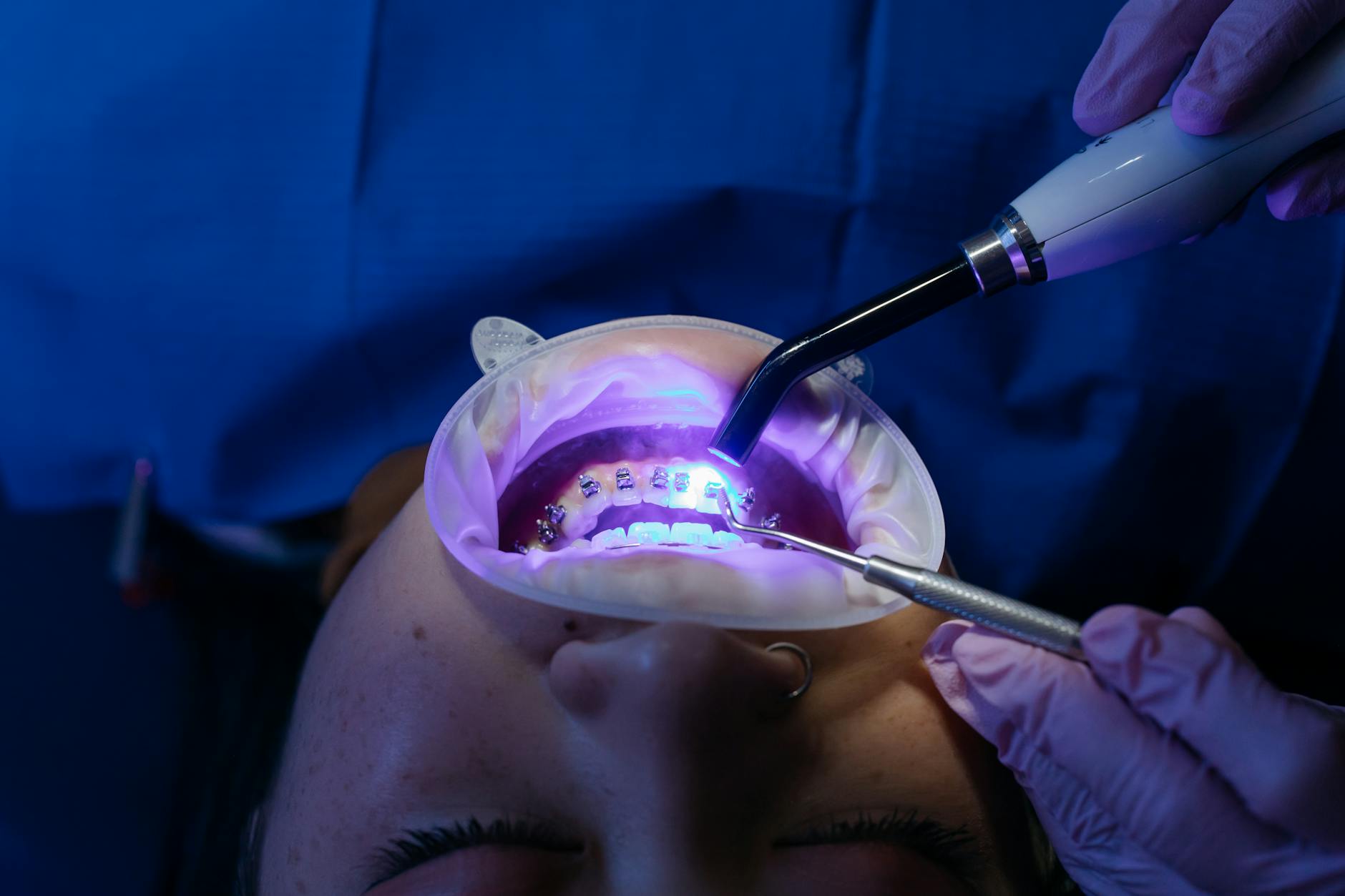
System Invisalign zbudował bardzo silną markę. Przekaz jest prosty: „proste zęby bez drutów”, „niewidoczne nakładki”, „jesz, co chcesz”. Taki przekaz nie jest fałszywy, ale jest mocno uproszczony. Nakładki trzeba nosić 20–22 godziny na dobę, wyjmować do jedzenia i picia (poza wodą), czyścić, pilnować zmiany co 7–10 dni. Do zębów przykleja się małe wypustki – attachments, które zwiększają przyczepność nakładki i umożliwiają określone ruchy zębów. To one często stają się „widoczne”, zwłaszcza w przednim odcinku.
Kluczowy element, o którym marketing mówi mniej, to współpraca pacjenta. W aparacie stałym nie da się „zapomnieć” założyć zamków. W nakładkach – wystarczy kilka tygodni zbyt krótkiego noszenia, aby plan leczenia zaczął się rozjeżdżać. Przy dużych wadach ortodonta często musi przewidzieć dodatkowe etapy – tzw. refinements – i kolejne komplety nakładek.
Z drugiej strony, reklamy aparatów stałych rzadko podkreślają, jak bardzo ta metoda dojrzała. Nowoczesne łuki o niskich siłach, miniimplanty ortodontyczne, estetyczne zamki ceramiczne, cyfrowe planowanie – to wszystko sprawia, że klasyczny aparat w 2026 roku to zupełnie inne narzędzie niż 20 lat temu. „Nowoczesne” nie równa się więc automatycznie „Invisalign”, a raczej „mądrze dobrane narzędzie plus cyfrowa diagnostyka i doświadczony lekarz”.
Dla kogo wybór między nakładkami a aparatem ma rzeczywiście sens?
Nie każdy pacjent realnie stoi przed wyborem „Invisalign czy aparat stały”. Są sytuacje, w których jedna z metod od razu odpada ze względów medycznych, finansowych albo organizacyjnych.
Najczęstsze grupy, które faktycznie mają wybór:
- Dorośli z lekkimi lub umiarkowanymi wadami – np. niewielkie stłoczenia, drobne rotacje, małe szpary, lekkie tyłozgryzy. Tu nakładki Invisalign często konkurują z aparatem stałym 1:1.
- Dorośli po wcześniejszym leczeniu ortodontycznym, którym „rozjechały się” zęby – tzw. retreatment. Zwykle wystarczą nakładki, choć czasem aparat lingwalny lub klasyczny ceramiczny bywa równie sensowny.
- Nastolatki w wieku 13–17 lat – przy pełnym uzębieniu stałym, jeśli wada nie jest bardzo złożona, obie metody mogą być realną alternatywą. Tu dochodzi kwestia dojrzałości i samodyscypliny.
- Pacjenci złożeni (duże wady szkieletowe, konieczność leczenia ortognatycznego) – w niektórych przypadkach możliwe są nakładki, w innych aparat stały jest zdecydowanie bardziej przewidywalny.
Są też sytuacje, w których rozważanie Invisalign jest bardziej efektem presji marketingu niż realnych korzyści. U 12-latka, który notorycznie gubi telefon i książki, system wymagający 22 godzin świadomego noszenia może być po prostu skazany na kłopoty. U osoby z bardzo ograniczonym budżetem klasyczny aparat metalowy da często porównywalny efekt kliniczny za ułamek kosztu nakładek.
Podstawy biomechaniki – dlaczego nie każdy ząb „słucha się” nakładek
Jak przemieszcza się ząb niezależnie od systemu
Niezależnie od tego, czy stosuje się metalowy aparat stały, estetyczne zamki, czy nakładki Invisalign, biologia ruchu zęba jest ta sama. Ząb nie „ślizga się” w kości. Pod wpływem kontrolowanej siły dochodzi do przebudowy kości wokół korzenia: po jednej stronie kość jest stopniowo resorbowana (znikająca), po drugiej odkładana. Kluczowe parametry to:
- Wielkość siły – za duża powoduje ból, stany zapalne, ryzyko resorpcji korzeni; za mała jest nieskuteczna.
- Czas działania siły – musi być ciągły i odpowiednio długi. Przerywana, krótkotrwała siła (np. sporadyczne noszenie nakładek) odsuwa leczenie w czasie lub destabilizuje efekty.
- Kierunek działania – ząb można przesunąć do przodu, do tyłu, w górę, w dół, obrócić, przechylić lub translować (przesunąć cały korzeń). Różne ruchy wymagają różnych „wektorów” i sposobów ich przyłożenia.
Aparat stały działa przez zamki przyklejone do zębów i łuk, który próbuje wrócić do pierwotnego kształtu, a przez to przenosi siły na zęby. Nakładki działają jak elastyczna „szyna”, która chce ułożyć zęby zgodnie z kształtem zaplanowanym w oprogramowaniu. To, jak dobrze dany ruch się uda, zależy od tego, czy system potrafi dostarczyć właściwą siłę we właściwym miejscu i czasie.
Co aparat stały potrafi z fizyki ruchu zębów lepiej niż nakładki
Do dziś istnieją ruchy, które klasyczny aparat stały wykonuje bardziej przewidywalnie niż nawet zaawansowane nakładki. Dotyczy to szczególnie:
- Rotacji dużych zębów trzonowych – obrócenie zęba wokół własnej osi przy użyciu nakładek bywa trudne, wymaga dużej liczby attachmentów i dodatkowych elementów. Aparat stały daje większą kontrolę dzięki różnym punktom zaczepienia na powierzchni zęba.
- Ekstruzji (wyciągania zęba z kości) – np. przy korygowaniu zgryzu otwartego. Przy nakładkach łatwo o „ślizganie się” szyny po zębie zamiast skutecznego pociągnięcia go w dół.
- Skomplikowanych przesunięć korzeni – tzw. ruchów korzeniowych (torque). Aparat stały pozwala precyzyjnie ustawić zamki i wykorzystać łuki o określonych właściwościach mechanicznych.
- Kontroli relacji szczęk przy dużych wadach szkieletowych – w połączeniu z miniimplantami, wyciągami, łukami podniebiennymi klasyczny aparat daje szeroki wachlarz narzędzi.
Nie chodzi o to, że nakładki Invisalign nie są w stanie tych ruchów wykonać. Bardziej o to, że skuteczność bywa niższa i mniej przewidywalna, a plan leczenia częściej wymaga korekt i wydłużeń. Dlatego przy cięższych wadach wielu doświadczonych ortodontów nadal preferuje aparat stały jako metodę podstawową, czasem wspomaganą etapami z nakładkami na finiszu.
Mit: nakładki są tak samo skuteczne w każdej wadzie
Jedno z najbardziej rozpowszechnionych przekonań to hasło: „nakładki są już tak zaawansowane, że leczą wszystko tak samo jak aparat”. Prawda jest bardziej zniuansowana.
Nakładki Invisalign rzeczywiście przeszły ogromną ewolucję – od prostych korekt kosmetycznych do możliwości leczenia coraz bardziej złożonych wad. System wykorzystuje zaawansowane oprogramowanie, attachmenty o różnych kształtach, elastyczne materiały. Mimo to, przy bardzo złożonych przypadkach wciąż pojawiają się ograniczenia: większa liczba nieprzewidywalnych ruchów, konieczność częstszych refinements, wydłużony czas leczenia.
Kiedy ten mit najbardziej szkodzi? Gdy pacjent z poważną wadą szkieletową (np. wyraźny przodozgryz czy duży zgryz otwarty) oczekuje, że nakładki „załatwią sprawę” bez operacji i bez aparatu stałego. Lekarz, który nie potrafi jasno zakomunikować granic możliwości systemu, wchodzi w niebezpieczną strefę obiecywania nierealnych efektów. Skutkiem bywa leczenie kompromisowe, które poprawia estetykę łuków, ale nie rozwiązuje problemów funkcjonalnych (zgryz, stawy skroniowo-żuchwowe, ścieranie zębów).
Kiedy nakładki Invisalign są wręcz lepszym wyborem
Istnieje też odwrotna skrajność: przekonanie, że aparat stały to zawsze „prawdziwe leczenie”, a nakładki to tylko „kosmetyka”. W wielu sytuacjach jest dokładnie odwrotnie – aparat może być wówczas przeinwestowanym rozwiązaniem.
Przykładowe sytuacje, w których Invisalign sprawdza się znakomicie:
- Lekkie stłoczenia i niewielkie szpary – szczególnie u dorosłych, którzy oczekują poprawy estetyki, a nie gruntownej przebudowy zgryzu.
- Symetryczne, umiarkowane wady – gdy nie trzeba radykalnie zmieniać relacji szczęk, a głównym celem jest wyrównanie łuków.
- Korekty po wcześniejszym leczeniu (retreatmenty) – gdy kilka zębów „uciekło”, a pacjent nie wyobraża sobie powrotu do aparatu stałego.
- Pacjenci z wysoką dbałością o estetykę – prawnicy, menedżerowie sprzedaży, osoby występujące publicznie, dla których nawet aparat ceramiczny jest zbyt widoczny.
W takich przypadkach nakładki mogą być równie skuteczne jak aparat, a często wygodniejsze: mniej awarii, brak odklejających się zamków, możliwość zdejmowania do ważnych spotkań (w rozsądnych granicach) i lepsza kontrola higieny. Warunek kluczowy to dobra kwalifikacja do leczenia i realne omówienie z lekarzem, gdzie kończy się „kosmetyka”, a zaczyna potrzeba głębszej korekty zgryzu.
Estetyka i codzienność – jak bardzo „niewidoczne” jest niewidoczne?
Widoczność nakładek z attachmentami a aparatów metalowych i estetycznych
Invisalign uchodzi za metodę „niewidoczną”. To stwierdzenie jest prawdziwe, ale nie absolutne. Nakładka to przezroczysta szyna obejmująca wszystkie zęby, która w świetle dziennym jest mało zauważalna z dalszej odległości. Jednak przy bliższym kontakcie, szczególnie w sztucznym świetle, można zauważyć charakterystyczne odbicie na szkliwie oraz wypustki – attachmenty.
Attachmenty to małe „guzki” z materiału kompozytowego przyklejone do zębów. Mają różny kształt i wielkość, zależnie od ruchu, jaki trzeba uzyskać. U jednych pacjentów są niemal niewidoczne, u innych – szczególnie na jedynkach i dwójkach – stają się elementem zauważalnym, zwłaszcza w połączeniu z nieidealnie dopasowaną barwą materiału.
Dla porównania, klasyczne aparaty:
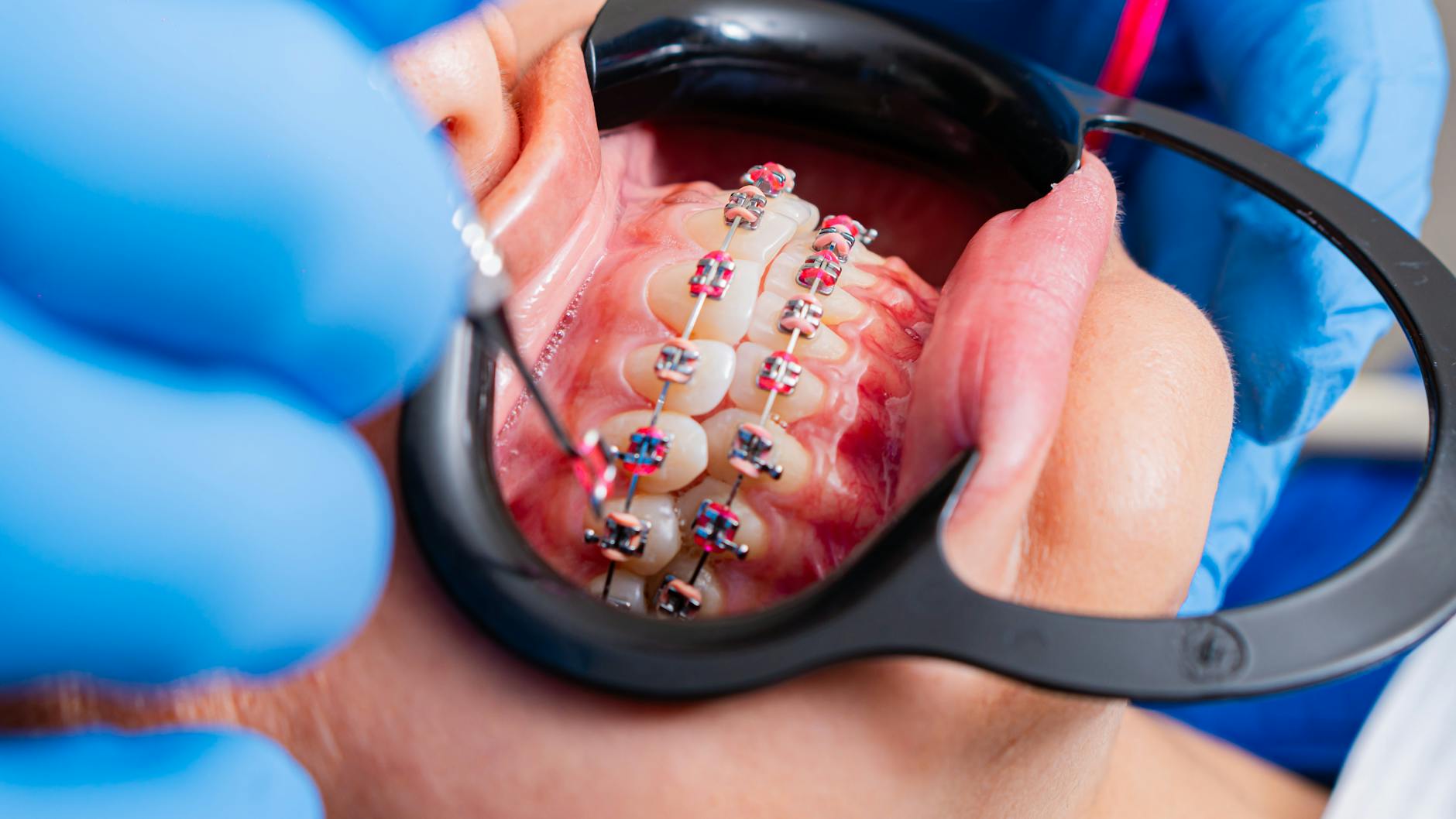
- Metalowy aparat stały – najbardziej zauważalny, ale coraz częściej akceptowany jako „normalny” u nastolatków. U dorosłych bywa barierą estetyczną.
- Aparat ceramiczny lub szafirowy – zamki w kolorze zębów lub przezroczyste, znacznie mniej widoczne niż metalowe, choć łuki i ligatury nadal są pewnym elementem estetycznym.
- Aparat lingwalny (od strony języka) – praktycznie niewidoczny z zewnątrz, ale obciążający komfort mowy i języka.
W praktyce, przy codziennym kontakcie, dobrze wykonane nakładki z rozsądną liczbą attachmentów są dla otoczenia najmniej rzucającą się w oczy metodą. Jednak wąskie pojęcie „niewidoczności” warto skonfrontować z tym, jak wygląda normalne używanie – zakładanie i zdejmowanie nakładek przy znajomych, mycie ich w pracy, pilnowanie etui.
Najczęściej chwalony aspekt „niewidoczności” – brak metalowych elementów na zębach – bywa przeceniany, a z kolei bagatelizuje się inne drobiazgi, które w praktyce są bardziej dokuczliwe. Przykład? Osoba, która musi kilka razy dziennie zdejmować nakładki w open space, przy wspólnym biurku albo na spotkaniach wyjazdowych, szybko zauważy, że sam moment manipulowania śliną i szynami bywa bardziej krępujący niż to, że na zębach widać mały, ceramiczny zamek. U części pacjentów to właśnie ta „obsługa” leczenia, a nie sam wygląd, staje się głównym źródłem stresu społecznego.
Klasyczny aparat działa inaczej na psychikę. Jest cały czas na zębach, więc po krótkim okresie „efektu nowości” otoczenie po prostu przestaje go zauważać. Nie ma zdejmowania do posiłku, nie ma mycia szyny w łazience w restauracji. Z kolei przy nakładkach, jeśli ktoś jada często i nieregularnie, może mieć wrażenie, że ciągle coś robi z zębami – ściąga, płucze, zakłada. Dla introwertyka z pracy biurowej może to być bardziej obciążające niż dyskretny aparat ceramiczny, który „po prostu jest”.
Standardowa rada „jeśli zależy ci na estetyce – bierz nakładki” rozjeżdża się więc w zderzeniu z konkretnym stylem życia. U kogoś, kto pracuje zdalnie, ma stałe godziny posiłków i niewiele oficjalnych wystąpień, Invisalign rzeczywiście zapewni świetny balans między wyglądem a wygodą. U kelnerki, barmana czy handlowca, który ciągle coś próbuje, podjada, rozmawia z ludźmi – klasyczny aparat estetyczny może okazać się spokojniejszym, mniej angażującym wyborem, mimo że „wizualnie” jest bardziej zauważalny.
Ostatecznie decyzja rzadko sprowadza się do prostego „co lepiej wygląda na zdjęciu”. Znacznie ważniejsze jest to, jak dana metoda wpisze się w codzienny rytm: jedzenie, picie kawy, spotkania, treningi, wyjazdy. Dobrze przeprowadzona konsultacja nie polega na pokazaniu dwóch zdjęć i pytaniu „które się Pani/Panu bardziej podoba?”, tylko na przejściu scenariusza dnia i uczciwej rozmowie o tym, które kompromisy będą realnie do przyjęcia przez najbliższe kilkanaście czy kilkadziesiąt miesięcy.

Komfort, ból i irytacja – różne oblicza dyskomfortu
Rodzaj bólu: stały ucisk vs „skoki” co wymianę nakładki
Pacjenci często pytają, „co mniej boli?”. Zamiast ścigać się na deklaracje, lepiej porównać charakter dolegliwości. W klasycznym aparacie ból zwykle nasila się po aktywacji łuku – pierwszy, drugi dzień są trudniejsze, potem tkanki adaptują się do bardziej stałego, ale zwykle łagodniejącego ucisku. Drażnić mogą też policzki i wargi, dopóki śluzówka nie „zahartuje się” na zamkach.
Przy nakładkach Invisalign źródłem dyskomfortu jest każda nowa szyna. U niektórych osób dwa pierwsze dni po wymianie oznaczają ból przy nagryzaniu, nadwrażliwość przy dotyku zębów, a czasem lekki ból głowy. Później uczucie nacisku maleje, by po tygodniu–dwóch praktycznie zniknąć – aż do kolejnej wymiany. To bardziej „poszatkowany” profil bólu: krótkie, ale regularne epizody.
Popularna rada brzmi: „nakładki bolą mniej”. Bywa prawdziwa, lecz u osób bardzo wrażliwych na zmiany w jamie ustnej cykliczny dyskomfort co kilka dni może być bardziej męczący psychicznie niż sporadyczne, silniejsze „uderzenia” po aktywacji aparatu stałego. Jeśli ktoś źle znosi powtarzalne, choć umiarkowane bóle głowy czy uczucie ciśnienia, stały aparat potrafi być paradoksalnie łatwiejszy.
Otarte policzki, język i dziąsła – inny zestaw problemów
Klasyczny aparat niesie typowy pakiet podrażnień: metalowe lub ceramiczne zamki mogą kaleczyć śluzówkę policzków, a druty – jeśli się odkleją lub przesuną – wrzynać się w policzek lub dziąsło. Pomaga wosk ortodontyczny, korekta drutu, czasem lekkie spiłowanie ostrego brzegu zamka. Po kilku tygodniach większość osób adaptuje się, ale u pacjentów z cienką, delikatną śluzówką problem przewleka się na całe leczenie.
Nakładki unikają ostro wystających zamków, lecz w zamian pojawiają się krawędzie szyn, które czasem wymagają podszlifowania, oraz attachmenty drażniące wargę czy policzek przy ruchach mimicznych. Zdarza się też ucisk nakładki na dziąsło, jeśli brzeg został zaprojektowany zbyt wysoko lub jeśli po kilku miesiącach dziąsła się cofają. Na ogół da się to dość łatwo skorygować w gabinecie, ale nie zawsze po jednej wizycie.
Często powtarzana teza „przy nakładkach nie obetrzesz policzka” jest więc prawdziwa tylko częściowo. Zmienia się raczej rodzaj irytacji – z punktowych ranek na stałe „ocieranie się” plastiku o wargi i dziąsła. Dla niektórych to drobiazg, dla innych – nieustanne poczucie ciała obcego i chęć poprawiania nakładek językiem.
Mowa, ślinotok i suchość w ustach
Aparat stały z przodu zębów zwykle nie zaburza na dłużej mowy, poza lekkim seplenieniem w pierwszych dniach. Większe problemy pojawiają się przy aparatach podniebiennych i lingwalnych, gdzie język traci swoje „naturalne punkty oparcia”. Tam nauka wyraźnego mówienia potrafi trwać tygodniami.
Nakładki pokrywają wszystkie zęby, przez co zmienia się kontakt języka z zębami podczas artykulacji. Początkowo pojawia się lekkie seplenienie i większe wydzielanie śliny – organizm reaguje na nowe „ciało obce”. U większości osób po kilku dniach adaptacji mowa wraca do normy, ale w grupie zawodów związanych z głosem (lektorki, nauczyciele, logopedzi, aktorzy) nawet niewielkie zaburzenia bywają nieakceptowalne.
W przeciwieństwie do aparatu stałego, przy nakładkach część pacjentów zgłasza większą suchość w ustach. Powody są różne: mniej spontanicznego przełykania śliny, ograniczony kontakt śliny ze szkliwem, oddychanie ustami w nocy z zaciśniętymi nakładkami. Jeśli ktoś już ma tendencje do suchości (farmakoterapia, praca w klimatyzowanych pomieszczeniach, bezsenność), aparat stały może być pod tym względem łagodniejszy.
Jedzenie i picie – dyskomfort mechaniczny vs dyskomfort organizacyjny
Przy aparacie stałym bolesność zębów po aktywacji łuku ogranicza na kilka dni gryzienie twardych pokarmów. Potem zwykle wraca pełen komfort, z wyjątkiem awarii (odklejony zamek, pokłuty drut). Cena za to jest inna: ciągłe ograniczenia pokarmowe – twarde orzechy, karmel, chrupiąca skórka chleba, ciągnące się krówki mogą realnie zwiększać ryzyko uszkodzenia aparatu.
Nakładki teoretycznie pozwalają jeść wszystko, bo zdejmuje się je do posiłków. Problem przenosi się jednak na logistykę: trzeba zawsze mieć etui, możliwość przepłukania ust, ochotę na czyszczenie zębów i nakładki po każdym jedzeniu. Jeśli ktoś jada rzadko, w stałych porach – system działa gładko. Dla miłośników przekąsek, kawy „co godzinę” czy spontanicznych spotkań w knajpie największym „bólem” staje się nie tyle ból zębów, ile nieustanne planowanie wokół nakładki.
Popularne hasło: „w nakładkach możesz normalnie jeść” jest prawdziwe pod warunkiem, że „normalnie” oznacza 2–3 konkretne posiłki dziennie i niewiele poza tym. Przy trybie „cały dzień coś skubnę” to aparat stały, mimo swoich ograniczeń dietetycznych, bywa mniej irytujący – po prostu jest, a pacjent uczy się omijać najbardziej „niebezpieczne” produkty, bez zdejmowania czegokolwiek.
Higiena i zdrowie przyzębia – gdzie łatwiej o kłopoty?
Dlaczego aparat stały tak szybko „karze” za niedokładne szczotkowanie
Przy klasycznym aparacie stałym płytka nazębna ma idealne miejsca do zalegania: okolice zamków, pod łukami, przestrzenie między zamkiem a dziąsłem. Szczotkowanie wymaga precyzji, innych kątów ustawienia szczoteczki i często dodatkowych narzędzi – szczoteczek jednopęczkowych, międzyzębowych, irygatora. Każdy „skrót” przy myciu zębów jest niemal natychmiast widoczny jako białe plamy demineralizacji przy szyjkach zębów.
Środowisko jamy ustnej reaguje na aparat stały w sposób dość bezlitosny: jeśli higiena jest przeciętna, po kilku miesiącach można już obserwować przerost dziąseł, przewlekłe zapalenie, krwawienie przy nitkowaniu. U pacjentów z już istniejącym zapaleniem przyzębia lub skłonnością do odkładania kamienia kamień nazębny pojawia się szybciej i w większej ilości, szczególnie od strony językowej dolnych siekaczy.
Nakładki – czystsze zęby czy tylko „ukryty” problem?
Nakładki wydają się higienicznie bezpieczniejsze: brak zamków i drutów, łatwiejszy dostęp szczoteczki do wszystkich powierzchni zębów, możliwość nitkowania jak u osoby bez aparatu. To ich realny atut. Warunek: pacjent rzeczywiście myje zęby i nakładki każdorazowo po jedzeniu.
Scenariusz, który buduje problemy, wygląda inaczej: szybka przekąska, ponowne założenie nakładek „na nieumyte”, słodzika w kawie czy herbata z cytryną popijana z założonymi szynami, „bo to tylko kilka łyków”. Pod przezroczystą nakładką tworzy się wtedy mikrośrodowisko z cukrem i obniżonym pH – wymarzone warunki do rozwoju próchnicy międzyzębowej i przy szyjkach zębów. Z zewnątrz zęby mogą wyglądać świetnie (brak przebarwień od ligatur, brak widocznych plam wokół zamków), a problem rozwija się spokojnie pod nakładką.
Hasło „nakładki sprzyjają higienie” jest sensowne wtedy, gdy pacjent:
- akceptuje mycie zębów co najmniej 3 razy dziennie i płukanie po każdej małej przekąsce,
- nie popija przez większą część dnia słodzonych napojów ani soków z założonymi nakładkami,
- czyści same nakładki oddzielnie (szczoteczka, tabletki czyszczące), zamiast tylko przepłukać je wodą.
Jeśli ktoś wie, że nie będzie przestrzegać takich zasad, aparat stały – choć wizualnie „brudniejszy” – bywa łatwiejszy do opanowania przy standardowej, solidnej higienie dwa razy dziennie. Ryzyko, że cukier „utknie” na kilka godzin między zębem a plastikiem, jest wtedy po prostu niższe.
Przyzębie, recesje i stan dziąseł
U osób z już rozchwianymi zębami, obniżonym przyczepem dziąsłowym czy historią periodontitis, wybór systemu wpływa nie tylko na próchnicę, lecz także na dalszy los przyzębia. Aparat stały w rękach doświadczonego ortodonty może umożliwić bardzo precyzyjne sterowanie siłami, ale wymaga bliskiej współpracy z periodontologiem i częstszych profesjonalnych higienizacji.
Nakładki z kolei pozwalają na bardziej „delikatne”, rozproszone siły, a jednocześnie ułatwiają utrzymanie czystości wokół zębów trzonowych i siekaczy dolnych, gdzie zwykle toczy się proces chorobowy. Kontrargumentem jest jednak to, że pacjenci z problemami przyzębia często są w wieku, w którym nawyki żywieniowe i higieniczne są już mocno utrwalone. Jeśli ktoś nie jest gotów zmienić sposobu jedzenia (częste przekąski, popijanie), lepiej działającym kompromisem bywa aparat stały z bardzo konsekwentną higieną i higienizacjami co 3–4 miesiące.
Skuteczność i zakres leczenia – w jakich wadach co ma przewagę?
Lekka i umiarkowana niewspółosiowość – teren, gdzie nakładki błyszczą
Przy niewielkich stłoczeniach, drobnych rotacjach, małych szparach w obrębie jednego lub dwóch segmentów łuku zębowego nakładki potrafią być narzędziem o bardziej przewidywalnych efektach niż aparat stały. Oprogramowanie planujące ruchy, możliwość stopniowego „dawkowania” przesunięć po 0,1–0,25 mm oraz pełna trójwymiarowa kontrola nad sekwencją ruchów dają dużą precyzję.
Przy takich wadach aparat stały bywa wręcz zbyt inwazyjny. Aby przesunąć kilka zębów, trzeba najczęściej „zabrać na przejażdżkę” cały łuk, co pociąga za sobą dodatkowe efekty uboczne – zmianę szerokości łuku, utratę zakotwienia czy niepotrzebne przemieszczenia zębów, których pierwotnie nie chcieliśmy ruszać. Dla pacjenta, którego celem jest „tylko lekkie wyrównanie”, to zwyczajnie za dużo zamieszania.
W tej grupie wad częste zalecenie „aparat jest tańszy i bardziej skuteczny” bywa nieaktualne. Jeśli całego leczenia można uniknąć dzięki kilku precyzyjnie zaplanowanym szynom, czas i komfort pacjenta stają się argumentem ważniejszym niż koszt pojedynczej nakładki.
Zgryz głęboki, otwarty, krzyżowy – kiedy mechanika staje się kluczowa
Głębokie wady zgryzu, szczególnie gdy dotyczą relacji szczęk jako całości, obnażają różnice między możliwościami nakładek a aparatu stałego. Przykład: głęboki zgryz, gdzie górne siekacze nadmiernie przykrywają dolne, często wymaga ekstruzji zębów bocznych i intruzji siekaczy, a czasem nawet zmiany położenia szczęki w stosunku do żuchwy przy współpracy z ortopedą szczękowym.
Aparat stały, wsparty miniimplantami, łukami podniebiennymi, wyciągami międzyszczękowymi, daje ogromny wachlarz narzędzi do kontrolowania pionowych i poziomych komponentów wady. Można precyzyjnie decydować, czy chcemy bardziej „podnieść” trzonowce, czy „schować” siekacze, korygować nachylenie korzeni i pozycję całych segmentów zębowych względem podstawy kostnej.
Nakładki w zgryzie głębokim muszą jednocześnie przenosić siły na zęby i pełnić funkcję swego rodzaju „szyny zgryzowej”. To utrudnia uzyskanie wielokierunkowych, kontrolowanych ruchów przy ciężkich wadach. Owszem, współczesne attachmenty i dodatkowe elementy (np. guziki i wyciągi) pozwalają na coraz więcej, ale przy dużych korektach pionowych skuteczność bywa mniej przewidywalna niż w aparacie stałym – częściej pojawia się konieczność refinements lub nawet zmiany strategii leczenia.
Przy zgryzie otwartym mechanika jest jeszcze subtelniejsza. Odbudowa kontaktu zębów w odcinku przednim wymaga często połączenia leczenia ortodontycznego z treningiem mięśniowym (rehabilitacja języka, nauka prawidłowego połykania) i czasem z zabiegiem chirurgicznym. Zbyt optymistyczna obietnica „zamkniemy zgryz nakładkami” bez uwzględnienia przyczyn (np. parafunkcje, nieprawidłowe oddychanie) prowadzi do nawrotów.
Dlatego przy poważniejszych zaburzeniach zwarcia bezpieczniej jest założyć, że nakładki stanowią element większej strategii, a nie cudowne narzędzie „zamiast wszystkiego”. U części pacjentów dobrze sprawdza się model mieszany: wstępna faza w aparacie stałym (korekta pionu, kontrola rotacji, zakotwienie na miniimplantach), a następnie stabilizacja i dopieszczanie ustawienia zębów w nakładkach. To kompromis, który łączy mocną biomechanikę z późniejszym komfortem i estetyką.
Zgryz krzyżowy to kolejny przykład, gdzie diabeł tkwi w szczegółach. Jeśli problem dotyczy pojedynczego zęba lub krótkiego odcinka, nakładki radzą sobie zwykle bardzo dobrze – przewidywalnie sterują ruchem w wymiarze poprzecznym i pozwalają dokładnie zaplanować sekwencję. Przy szerokich zwężeniach łuku, asymetriach szkieletowych czy konieczności poszerzenia podstawy kostnej przewagę odzyskuje aparat stały, często w połączeniu z ekspanderami lub leczeniem chirurgicznym. Sam plastik nie poszerzy szczęki, jeśli problem leży w kości, a nie tylko w ustawieniu zębów.
W tle wszystkich tych scenariuszy przewija się jedna powtarzająca się iluzja: „jak się uprzemy, wszystko da się zrobić nakładkami”. Technicznie – coraz częściej tak. Pytanie brzmi jednak inaczej: za jaką cenę, w jakim czasie i z jakim ryzykiem nawrotu. Czasem krótsze, dobrze zaplanowane leczenie aparatem stałym, nawet mniej komfortowe na co dzień, daje stabilniejszy efekt niż kilkuletnia epopeja z kolejnymi seriami nakładek i wieczną „dokrętką planu”.
Ostatecznie wybór między Invisalign a aparatem klasycznym nie sprowadza się do pytania „co jest lepsze?”, tylko „co jest lepsze dla konkretnej wady, konkretnej osoby i jej realnego stylu życia”. U jednego pacjenta rozsądnym maksimum będą proste nakładki na kilka miesięcy i późniejsza retencja. U innego – rozbudowana terapia z miniimplantami, wyciągami i późniejszym „finiszem” w formie przezroczystych szyn. Najrozsądniej podchodzić do tych opcji jak do narzędzi w skrzynce – nie każde nadaje się do wszystkiego, ale dobrze dobrane potrafią wykonać swoją pracę z zaskakującą precyzją.

Stabilność efektów i retencja – kto ma większe szanse „nie wrócić” do punktu wyjścia?
Dyskusja „nakładki kontra aparat” często kończy się w momencie zdjęcia zamków lub ostatniej szyny. Tymczasem z punktu widzenia pacjenta kluczowe jest coś innego: czy po 3–5 latach zęby nadal będą stały tam, gdzie skończyły leczenie. Tu różnica między systemami jest mniej oczywista niż mogłoby się wydawać.
Sam rodzaj aparatu nie determinuje stabilności. Zęby przesunięte o kilka milimetrów w kości, przy przebudowanych włóknach ozębnej i zmienionym napięciu mięśni będą „ciągnąć” do starych pozycji niezależnie od tego, czy ruszał je drut, czy plastik. O nawrocie decydują głównie:
- kierunek i zakres przeprowadzonego ruchu (rotacje, rozsunięcia, zmiany szerokości łuku),
- jakość kontaktów zębowych po leczeniu (czy jest stabilne zwarcie, czy „ślizgające się” kontakty),
- czynniki mięśniowe i czynnościowe (język, wargi, bruksizm, parafunkcje),
- konsekwencja w noszeniu retencji, a nie tylko aparatu aktywnego.
Często powtarzane hasło: „po Invisalign dostaje się przecież retainer w formie nakładek, więc stabilność jest lepsza” działa tylko wtedy, gdy pacjent realnie je zakłada. Transparentny retainer łatwiej… odłożyć na później. Nie widać go na zębach, ale równie mało widać go w łazience, gdy ląduje w etui „na za tydzień”.
Przy aparacie stałym ortodonci częściej decydują się na trwałą retencję stałą na siekaczach (cienki drut od wewnętrznej strony). To rozwiązuje część problemów – zwłaszcza przy korekcie stłoczeń dolnych, które mają silną tendencję do nawrotów. Wadą jest natomiast utrudniona higiena i ryzyko odklejeń, które przez długi czas mogą pozostać niezauważone.
Rozsądnym podejściem, niezależnie od zastosowanej metody leczenia, jest łączona strategia retencyjna:
- retainer stały w odcinku przednim, jeśli korekta była duża lub obejmowała rotacje,
- nakładka retencyjna (lub szyna) na noc, przynajmniej kilka razy w tygodniu,
- kontrola co 6–12 miesięcy z oceną nie tylko pozycji zębów, ale także dziąseł i toru zwarcia.
Osoba, która wybiera Invisalign „żeby szybko skończyć i zapomnieć”, bywa bardziej narażona na rozczarowanie niż pacjent, który od początku akceptuje, że ortodoncja to proces z etapem retencji na stałe. To nie jest wada nakładek, tylko mit, który wokół nich narósł: „po serii szyn mam nowy, trwały uśmiech”. Nowy owszem, trwały – tylko z dobrze przemyślaną, wieloletnią retencją.
Wiek pacjenta i etap życia – kiedy elastyczność jest ważniejsza niż narzędzie
Ten sam aparat założony 13–latkowi i 38–latce to dwa różne projekty. Nie tylko biologicznie, lecz przede wszystkim organizacyjnie. Wybór między Invisalign a aparatem stałym powinien uwzględniać nie tylko wiek metrykalny, ale i „wiek życiowy” – obciążenia, przewidywalność dnia, gotowość do współpracy.
U nastolatków klasyczny aparat często wygrywa nie dlatego, że jest „skuteczniejszy”, lecz dlatego, że mniej polega na ich samodyscyplinie. Gdy rodzic widzi zamki na zębach, łatwiej zareagować na urwane ligatury czy zapomniane wizyty kontrolne. W przypadku nakładek problem zwykle wychodzi na jaw później – dopiero wtedy, gdy kolejne szyny „nie pasują”, bo poprzednie były noszone zbyt krótko.
Dla młodych dorosłych, którzy dużo podróżują lub pracują nieregularnie (zmiany, dyżury, delegacje), nakładki potrafią być bardziej bezpiecznym wyborem logistycznym. Seria szyn na kilka miesięcy daje bufor w razie przerwy w wizytach. Trzeba jednak zawczasu omówić scenariusze awaryjne: co zrobić, gdy:
- ostatnia nakładka pęknie w podróży,
- trzeba będzie na kilka tygodni przerwać noszenie (choroba, zabieg),
- pojawi się nagły ból lub ruchomość zęba bez dostępu do lekarza.
U osób w średnim wieku i starszych dochodzą inne kwestie: mosty, implanty, starte zęby, wcześniejsze leczenie protetyczne. Aparat stały pozwala płynniej „wkomponować” ruch zębów w istniejące prace protetyczne, ale wymaga chirurgicznie czystego planu. Nakładki z kolei dają większe bezpieczeństwo przy zębach o obniżonej odporności mechaniczn ej – siły są bardziej rozproszone i często można je łatwiej „odkręcić”, jeśli pojawi się niepokojąca reakcja.
Czasami bardziej sensowne niż dylemat „stały czy Invisalign” jest pytanie: czy w tym etapie życia w ogóle stać mnie na aktywne leczenie ortodontyczne – nie tylko finansowo, ale czasowo i organizacyjnie. Projekty ciągnące się latami, z częstymi zmianami planu i koniecznością mikrozarządzania każdą serią nakładek, przy równoległym prowadzeniu firmy i opiece nad dziećmi, potrafią być obciążające bardziej niż sam aparat.
Styl życia, wizerunek i presja otoczenia – gdzie kończy się estetyka, a zaczyna wygoda
Argument „nakładki są niewidoczne, więc idealne dla osób pracujących z ludźmi” ma swoje granice. W wielu branżach delikatny aparat estetyczny z białymi zamkami i łukiem powlekanym tworzy wrażenie porównywalne do nakładek – zwłaszcza z dystansu. Tymczasem codzienne zdejmowanie i zakładanie szyn podczas spotkań, lunchy i lotów służbowych zaczyna ciążyć.
Przykład z praktyki: konsultantka, która większość dnia spędzała na wideokonferencjach. Wybór padł na Invisalign, bo „na kamerze nic nie będzie widać”. Po kilku miesiącach wrócił temat ciągłego zdejmowania nakładek przy kawie i przekąskach, poczucia „bycia spętanym” w obecności klientów i obawy, że ktoś dostrzeże ślinę przy ich wyjmowaniu. Finalnie lepiej odnalazłaby się z dyskretnym aparatem estetycznym, który po prostu jest na zębach i nie wymaga rytuałów w ciągu dnia.
Paradoksalnie więc, im bardziej ktoś żyje „na widoku”, tym większe znaczenie ma nie tyle sama widoczność aparatu, ile przewidywalność sytuacji z nim związanych. Aparat stały jest „statycznie” widoczny, ale nie wymaga manewrów przy posiłkach. Nakładki są wizualnie dyskretniejsze, lecz generują więcej momentów, w których trzeba coś wyjąć, opłukać, odłożyć.
Z drugiej strony osoby z wysoką wrażliwością na własny uśmiech – aktorzy, prezenterzy, ale też introwertycy unikający zdjęć – często znacznie lepiej znoszą wymagania okołonakładkowe niż fakt posiadania widocznego aparatu. Dla nich świadomość, że przy bliższym kontakcie jednak widać zamki, jest nie do przejścia. W takiej sytuacji lepiej wprost przyznać: „tak, nakładki będą organizacyjnie bardziej wymagające, ale psychicznie znacznie lżejsze” – i wokół tego budować plan.
Koszty realne, a nie katalogowe – gdzie „droższe” bywa tańsze
Porównywanie cennika „aparat stały: od… zł” z pakietem „Invisalign: od… zł” często prowadzi na manowce. Różnice cenowe są realne, ale to nie one generują największe niespodzianki. Większe znaczenie ma:
- czas trwania całego leczenia,
- liczba dodatkowych wizyt, refinements, wymian nakładek,
- ewentualne koszty napraw szkód (próchnice, recesje, przebudowy protetyczne),
- czas i energia pacjenta (nieprzeliczalne, ale odczuwalne).
Przy prostych wadach nakładki potrafią być bardziej opłacalne mimo wyższej ceny jednostkowej. Kilka–kilkanaście szyn, mniejsza liczba wizyt, brak awarii drutów i szybkie przejście w retencję ograniczają zarówno koszty, jak i „tarcie” organizacyjne. Tam, gdzie aparat stały wymagałby 18–24 miesięcy z rozbudowaną mechaniką, sekwencja nakładek na 6–9 miesięcy może być po prostu mądrzejszą inwestycją.
Z kolei przy rozbudowanych wadach zgryzu, gdy i tak wiadomo, że terapia będzie długa i technicznie złożona, nakładki nierzadko zwiększają koszty. Każdy refinement, dodatkowy skan, korekta planu i dorabianie nowej serii to nie tylko rachunek, ale też kolejne miesiące terapii. W takich przypadkach aparat stały, choć mniej „nowoczesny” w odbiorze marketingowym, bywa ekonomicznie rozsądniejszy i stabilniejszy czasowo.
Kontrpopularna teza brzmi więc tak: nakładki są szczególnie sensowne nie u „najbogatszych pacjentów”, ale u tych z dobrze zdefiniowanym, ograniczonym celem. Tam, gdzie wizja „zróbmy wszystko, co możliwe” jest kusząca, kosztochłonność nakładek rośnie geometrycznie – zarówno finansowo, jak i czasowo.
Ryzyko powikłań i „wtórne efekty uboczne” – czego nie widać na Instagramie
Zdjęcia „przed i po” rzadko pokazują koszty biologiczne leczenia: starte krawędzie zębów po bruksizmie z nakładkami, recesje dziąsłowe po agresywnym prostowaniu siekaczy dolnych, mikropęknięcia szkliwa po wielokrotnym zakładaniu i zdejmowaniu zamków. Oba systemy niosą swoje specyficzne ryzyka.
Przy aparacie stałym klasyczny zestaw to:
- odwapnienia wokół zamków i na granicy dziąsła,
- lokalne przerosty dziąsłowe przy utrudnionej higienie,
- delikatne ścieranie zębów przeciwstawnych przy niewłaściwej kontroli kontaktów.
Nakładki mają inny profil powikłań. Długotrwałe noszenie tworzy swoistą „komorę klimatyczną” dla zębów i przyzębia. Gdy higiena jest przeciętna, pojawia się przewlekłe, niskiego stopnia zapalenie dziąseł, którego pacjent może nawet nie kojarzyć z plastikiem. Przy silnych nawykach zwarciowych nakładki działają jak szyna, ale nie zawsze terapeutyczna – u niektórych osób intensyfikują zaciskanie i zgrzytanie, a to w dłuższej perspektywie potrafi uszkodzić zarówno zęby, jak i stawy skroniowo–żuchwowe.
Kolejna, rzadziej omawiana kwestia to mikroprzemieszczenia zębów nieujęte w planie. Oprogramowanie planujące ruchy zakłada idealne warunki: określoną liczbę godzin noszenia, neutralne napięcie mięśni, brak silnych parafunkcji. Rzeczywistość jest inna. Zdarza się, że ząb o słabszym podparciu kostnym „reaguje nadmiernie”, przesuwając się dalej niż zaplanowano. Przy aparacie stałym doświadczony ortodonta ma często szybszy dostęp do reakcji: dogięcie łuku, zmiana sekwencji, dodatkowe zakotwienie.
Nie jest też tak, że Invisalign z założenia „chroni szkliwo”, a aparat stały je „niszczy”. Nadmierne i wielokrotne zdejmowanie oraz zakładanie ciasnych nakładek może prowadzić do urazów szyjek zębów i mikrouszkodzeń w okolicach wypełnień. U osób z licznymi odbudowami kompozytowymi ryzyko jest większe niż się zwykle zakłada.
Decyzje etapowe zamiast „ślubu z systemem” – elastyczne podejście do leczenia
Powszechna narracja sugeruje, że trzeba „wybrać obóz”: albo Invisalign od początku do końca, albo aparat stały od pierwszego zamka do ostatniej ligatury. Tymczasem w praktyce najbardziej efektywne bywają strategie mieszane – dokładnie odwrotne do marketingowej logiki jednego systemu.
Kilka przykładowych scenariuszy:
- Faza 1 w aparacie, faza 2 w nakładkach – przy złożonych wadach pionowych lub poprzecznych najpierw stabilizuje się „konstrukcję nośną” (relacja szczęk, zakotwienie, pozycje zębów trzonowych) w aparacie stałym, a dopiero potem wyrównuje detale estetyczne w nakładkach.
- Wstępne porządkowanie nakładkami, finalizacja klasycznym aparatem – rzadziej, ale przydatne np. gdy pacjent nagle musi skrócić leczenie lub oczekuje chirurgii ortognatycznej. Szyny porządkują pozycję zębów, po czym przed operacją zakłada się aparat stały dla pełnej kontroli szkieletowej.
- Segmentowy aparat stały + nakładki – rozwiązanie hybrydowe, w którym np. kilka strategicznych zębów ma zamki i łuk dla mocnej biomechaniki, a cała reszta jest prowadzona w nakładkach. Estetycznie wciąż jest to „prawie Invisalign”, biomechanicznie – dużo bliżej klasycznej ortodoncji.
Takie elastyczne układanie etapów ma jeszcze jeden plus: zmniejsza ryzyko rozczarowania. Zamiast obiecywać jedną, perfekcyjną ścieżkę na 2 lata, lekarz i pacjent umawiają się na pierwszy, dobrze zdefiniowany etap – z jasnym celem, budżetem i kryteriami, kiedy przejść dalej albo zmienić narzędzie. Jeżeli po 8–10 miesiącach w nakładkach ruchy przestają nadążać za planem, łatwiej podjąć decyzję: „dokładamy segment aparatu stałego na tyłach i kończymy leczenie sprawdzoną biomechaniką”, zamiast brnąć w kolejne serie szyn.
Zdarza się też odwrotna sytuacja: ktoś startuje w aparacie, ale po wykonaniu trudnej części pracy (ekstrakcje, zamykanie przestrzeni, korekta zgryzu głębokiego) zaczyna być bardzo zmęczony widocznymi zamkami. Zamiast zmuszać go do „wytrzymania jeszcze roku”, można zaplanować przejście na nakładki do wykończenia detali i etapu retencji. Motywacja pacjenta rośnie, a ryzyko porzucenia terapii tuż przed metą spada – co z punktu widzenia jakości wyniku jest ważniejsze niż zachowanie jednego „czystego” systemu.
Kluczową rolę odgrywa tu sposób prowadzenia rozmowy. Zamiast przerzucać się hasłami „Invisalign wszystko zrobi” kontra „tylko drut daje kontrolę”, sensowniejsze jest omawianie scenariuszy „co zrobimy, jeśli…”. Jeśli ząb nie będzie się obracał zgodnie z planem? Jeśli higiena w aparacie okaże się zbyt trudna? Jeśli praca zawodowa nagle wymusi częstsze wystąpienia? Im bardziej konkretne warianty zostaną omówione na starcie, tym mniej dramatyczna będzie ewentualna zmiana narzędzia w trakcie.
Dla części pacjentów dojrzałe podejście oznacza wręcz zaakceptowanie konieczności przerwy lub modyfikacji celu. Ktoś przychodzi po „idealny” uśmiech w nakładkach, a po roku intensywnego zaciskania na szynach i nawracających bólach głowy wspólnie zapada decyzja: zatrzymujemy się na etapie „estetycznie bardzo dobrze”, minimalizujemy dalsze ruchy, skupiamy się na stabilnej retencji i ochronie stawów. Z punktu widzenia kampanii reklamowej to porażka; z punktu widzenia zdrowia – jedna z lepszych decyzji, jakie można podjąć.
Cała dyskusja „Invisalign kontra aparat” zaczyna wtedy brzmieć inaczej. Zamiast sporu o to, który system jest lepszy, pojawia się pytanie: jakie narzędzie jest w danym momencie najbardziej adekwatne do Twojej wady, Twojej psychiki i Twojego trybu życia. U jednego będzie to pełne leczenie w aparacie klasycznym, u innego – krótka terapia nakładkami, a u kolejnego – świadomie zaplanowana hybryda z etapami kontrolnymi. Wybór staje się mniej spektakularny marketingowo, ale zwykle dużo rozsądniejszy biologicznie, finansowo i po prostu – ludzko.