Dlaczego stan dziąseł decyduje o powodzeniu leczenia ortodontycznego
Co naprawdę „trzyma” zęby – rola przyzębia pod aparatem
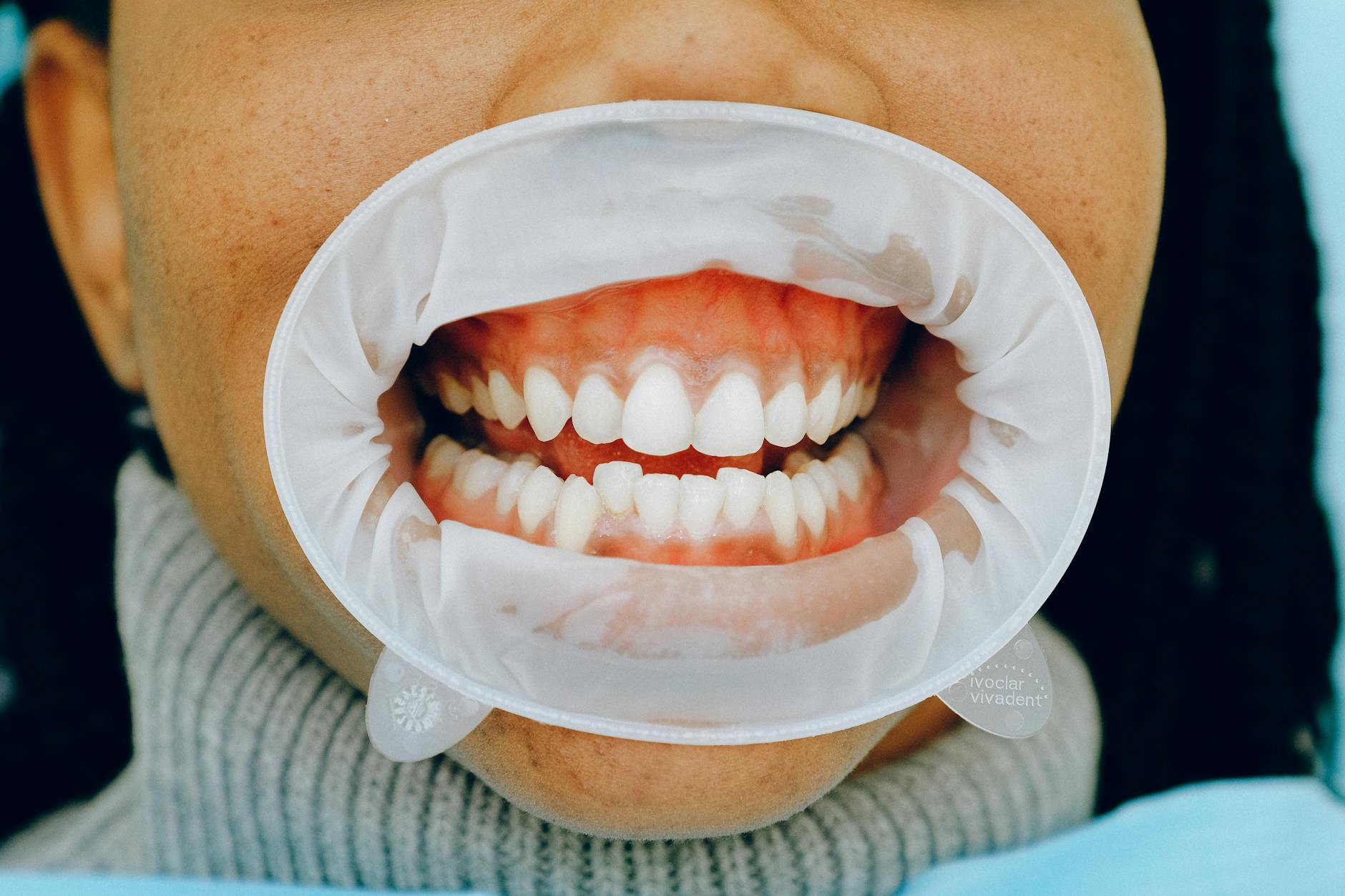
Wielu pacjentów myśli o prostowaniu zębów wyłącznie w kategoriach estetyki i ustawienia koron zębowych. Tymczasem zęba nie utrzymuje w kości sama kość ani sam korzeń. Cały układ nazywa się przyzębiem i obejmuje: dziąsła, kość wyrostka zębodołowego, ozębną (więzadła łączące ząb z kością) oraz cement korzeniowy. To właśnie te struktury reagują na siły ortodontyczne i to one decydują, czy ząb przesunie się przewidywalnie i bez powikłań.
Gdy aparat ortodontyczny zaczyna działać, na ząb i jego otoczenie przenoszone są delikatne, ale długotrwałe siły. W jednej części korzenia kość się przebudowuje i „wchłania”, w innej odbudowuje. Proces ten wymaga zdrowych, stabilnych tkanek i dobrej mikrokrążenia w dziąsłach. Jeśli przyzębie jest zajęte stanem zapalnym, ta równowaga zostaje zaburzona – organizm ma inne priorytety niż spokojna przebudowa kości pod naciskiem aparatu.
Dlatego przygotowanie dziąseł do aparatu nie jest „dodatkiem” do leczenia, ale jego fundamentem. Gładkie, różowe, niekrwawiące dziąsła i odpowiednia wysokość kości wokół zębów znacząco zwiększają szansę na szybkie, przewidywalne leczenie bez rozchwiania zębów i przykrych niespodzianek w połowie terapii.
Jak przewlekły stan zapalny dziąseł zmienia odpowiedź tkanek na siły ortodontyczne
Przewlekły stan zapalny dziąseł (gingivitis) i przyzębia (periodontitis) zmienia środowisko biologiczne wokół zębów. W stanie zdrowia siły ortodontyczne „sterują” fizjologiczną przebudową kości. W stanie zapalnym organizm już aktywnie niszczy struktury podtrzymujące ząb, aby bronić się przed bakteriami. Dołączenie dodatkowych sił mechanicznych potrafi ten proces przyspieszyć w niekontrolowany sposób.
Przy aktywnym zapaleniu dziąseł i przyzębia częściej pojawiają się:
- przyspieszona utrata kości wyrostka zębodołowego,
- pogłębienie kieszonek przyzębnych,
- zwiększona ruchomość zębów w trakcie leczenia,
- nadwrażliwość i ból przy nacisku lub żuciu,
- rozszerzanie się rozchwiania z jednego zęba na cały odcinek łuku.
Co ciekawe, ząb z aktywnym stanem zapalnym czasem przesuwa się szybciej niż zdrowy – to bywa mylące. Pacjent i lekarz mogą odnieść wrażenie, że leczenie „ładnie idzie”, podczas gdy w tle dochodzi do dezintegracji przyczepu łącznotkankowego i utraty kości. W efekcie, po zdjęciu aparatu, zęby mogą stać się wyraźnie bardziej rozchwiane, nawet przy idealnie prostym ustawieniu koron.
Kiedy krwawienie z dziąseł jest przeciwwskazaniem do natychmiastowego założenia aparatu
Sporadyczna kropla krwi po zbyt agresywnym szczotkowaniu to coś innego niż dziąsła, które krwawią przy każdym dotknięciu. Założenie aparatu na aktywnie krwawiące dziąsła w większości przypadków nie jest dobrą strategią. Po kilku tygodniach przy zamkach i łukach gromadzi się więcej płytki, higiena staje się trudniejsza, a proces zapalny ma idealne warunki do eskalacji.
Przeciwwskazaniem do natychmiastowego założenia aparatu są zazwyczaj:
- krwawienie z dziąseł przy delikatnym szczotkowaniu lub nitkowaniu niemal w każdym miejscu,
- obrzęk i zaczerwienienie dziąseł obejmujące większość łuku zębowego,
- ból przy dotyku dziąseł sondą lub szczoteczką,
- obecność ropnej wydzieliny z kieszonek przyzębnych,
- wyraźne, świeże ubytki kości w badaniach RTG wskazujące na aktywną chorobę przyzębia.
W takiej sytuacji rozsądnym rozwiązaniem jest odroczenie założenia aparatu i skupienie się na przygotowaniu dziąseł do leczenia: profesjonalna higienizacja, korekta domowej higieny, leczenie periodontologiczne. Zwykle kilka–kilkanaście tygodni przerwy na opanowanie stanu zapalnego przynosi więcej korzyści niż wczesny start aparatu „na siłę”.
Mniej oczywiste skutki ignorowania dziąseł przed aparatem
Uszkodzenia kości i ruchomość zębów to tylko część problemu. Przy zaniedbanych dziąsłach i chorobach przyzębia przed leczeniem ortodontycznym częściej obserwuje się:
- recesje dziąseł – cofanie się brzegu dziąsła i odsłonięcie szyjek zębów, szczególnie w odcinku przednim, co potrafi całkowicie zniweczyć estetyczny efekt prostych zębów,
- czarne trójkąty między zębami – utrata brodawek dziąsłowych sprawia, że między koronami powstają widoczne „dziury” przy linii dziąseł,
- nadwrażliwość szyjek na zimno, słodkie, dotyk, która często nasila się po zdjęciu aparatu,
- spowolnienie leczenia – ortodonta musi obniżać siły, robić dłuższe przerwy, aby nie prowokować zaostrzeń przyzębia,
- trudności w retencji – utrzymanie efektów leczenia w czasie jest gorsze, bo zęby siedzą w „słabszym” podłożu.
Znana, ale często ignorowana zasada brzmi: ortodonta nie leczy w próżni. Aparat pracuje w tym „środowisku”, które pacjent mu stworzy – jeśli są to zdrowe, stabilne dziąsła, da się osiągnąć przewidywalne wyniki. Jeśli jest to przewlekły stan zapalny, nawet świetny plan ortodontyczny zostanie wypaczony przez biologię.
Sygnały ostrzegawcze – kiedy dziąsła nie są gotowe na aparat
Objawy, które pacjenci najczęściej bagatelizują
Przygotowanie dziąseł do aparatu zaczyna się od uczciwej oceny własnej jamy ustnej. Część objawów jest oczywista, ale wiele osób traktuje je jako „normę”. Tymczasem dla periodontologa to wyraźny sygnał alarmowy.
Do najczęściej lekceważonych objawów należą:
- krwawienie przy szczotkowaniu lub nitkowaniu – traktowane jako „wrażliwe dziąsła” lub „za twarda szczoteczka”, a w większości przypadków jest to klasyczny objaw zapalenia dziąseł spowodowanego płytką bakteryjną,
- nieprzyjemny zapach z ust (halitoza) – często maskowany gumami do żucia lub płukankami, zamiast poszukać przyczyny w kieszonkach dziąsłowych i złogach nazębnych,
- obrzęk i zaczerwienienie dziąseł wokół kilku zębów – zrzucane na „przypadkowe podrażnienie”, choć przewlekły obrzęk zwykle nie ustępuje sam bez zmiany higieny lub interwencji,
- krwawienie „spontaniczne”, np. przy jedzeniu twardszych pokarmów, gryzieniu jabłka czy bułki.
Typowa sytuacja: pacjent zgłasza, że dziąsła „od zawsze trochę krwawią, ale nic się nie dzieje”. Po dokładnym badaniu okazuje się, że są już kieszonki przyzębne, ubytki kości i początki rozchwiania zębów. W takim otoczeniu aparat ortodontyczny jest jak dodatkowe obciążenie dla i tak już przeciążonych tkanek.
„Ciche” objawy: cofanie się dziąseł, nadwrażliwość szyjek, zmiana zarysu brodawek
Niektóre sygnały są bardziej dyskretne, ale bardzo istotne, gdy planuje się leczenie ortodontyczne. Należą do nich:
- recesje dziąseł – odsłonięte szyjki, ząb wydaje się „dłuższy”, pojawia się nierówny przebieg linii dziąseł; to czasem efekt zbyt mocnego szczotkowania, ale często również wcześniejszej utraty kości,
- nadwrażliwość szyjek na zimno, słodkie napoje, dotyk szczoteczki – sygnał, że korzeń nie jest w pełni osłonięty, a szkliwo zakończyło się wcześniej,
- zmiana kształtu brodawek międzyzębowych – brodawki stają się spłaszczone, niższe, pojawiają się „czarne trójkąty” lub wrażenie „przerw” przy linii dziąseł, mimo że zęby stykają się koronami.
Takie objawy nie zawsze są przeciwwskazaniem do aparatu, ale zawsze wymagają analizy: czy ruchy planowane przez ortodontę nie pogłębią problemu? Czasem konieczne bywa wcześniejsze leczenie periodontologiczne, czasem mikrochirurgia dziąseł (np. pokrywanie recesji), a czasem – modyfikacja planu ortodontycznego, tak aby nie „wypychać” zębów poza granice kości.
Jednorazowe podrażnienie a przewlekłe zapalenie dziąseł
Częsty dylemat: po jednym intensywniejszym nitkowaniu dziąsła krwawiły i były bolesne. Czy to już stan zapalny, który wymaga leczenia, czy tylko jednorazowe podrażnienie? Różnica jest kluczowa przed założeniem aparatu.
Najprostsze rozróżnienie:
- jednorazowe podrażnienie – pojawia się po zdecydowanie zbyt mocnym czyszczeniu, ostrym przedmiocie wbijającym się w dziąsło lub niewielkim urazie mechanicznym; krwawienie i tkliwość ustępują w ciągu 1–3 dni przy delikatnej higienie,
- przewlekłe zapalenie dziąseł – krwawienie występuje regularnie, przy normalnym dotyku szczoteczki, nitki czy sondy; dziąsła są opuchnięte, o żywoczerwonym kolorze, problem utrzymuje się tygodniami lub miesiącami.
Jeśli dziąsła „wrażliwe” towarzyszą pacjentowi od lat, nie jest to cecha charakteru tkanek, ale objaw biologiczny. Założenie aparatu w takim środowisku bez wcześniejszego wyleczenia zapalenia przyzębia to proszenie się o komplikacje – także te, które pojawią się dopiero po zdjęciu aparatu.
Sytuacje, w których ortodonta powinien wstrzymać się z założeniem aparatu
Doświadczeni ortodonci coraz częściej współpracują z periodontologami i nie zakładają aparatów „na siłę”. Dobrą praktyką jest czasowe wstrzymanie się z leczeniem ortodontycznym, gdy:
- występuje powszechne, wyraźne krwawienie z dziąseł i brak jest okresów całkowitej poprawy,
- w badaniu sondą obecne są kieszonki przyzębne powyżej 4 mm w wielu miejscach,
- badania RTG wykazują ubytki kości poziome lub pionowe wokół kilku zębów,
- część zębów wykazuje nadmierną ruchomość (szczególnie w odcinku przednim),
- pacjent zgłasza nawracające ropnie przyzębne lub wycieki ropy z okolic dziąseł,
- pacjent przyjmuje leki lub ma choroby ogólne radykalnie pogarszające gojenie (nieuregulowana cukrzyca, agresywne choroby przyzębia w młodym wieku w rodzinie).
W takich przypadkach kolejność działań powinna być jasna: diagnostyka przyzębia – leczenie zachowawcze i chirurgiczne w razie potrzeby – stabilizacja wyników – dopiero potem planowanie sił ortodontycznych. Wbrew obawie części pacjentów, ta strategia zwykle nie „zabija” planu prostowania zębów, ale zwiększa szansę, że efekt utrzyma się przez lata, a nie tylko na zdjęciu po zdjęciu aparatu.
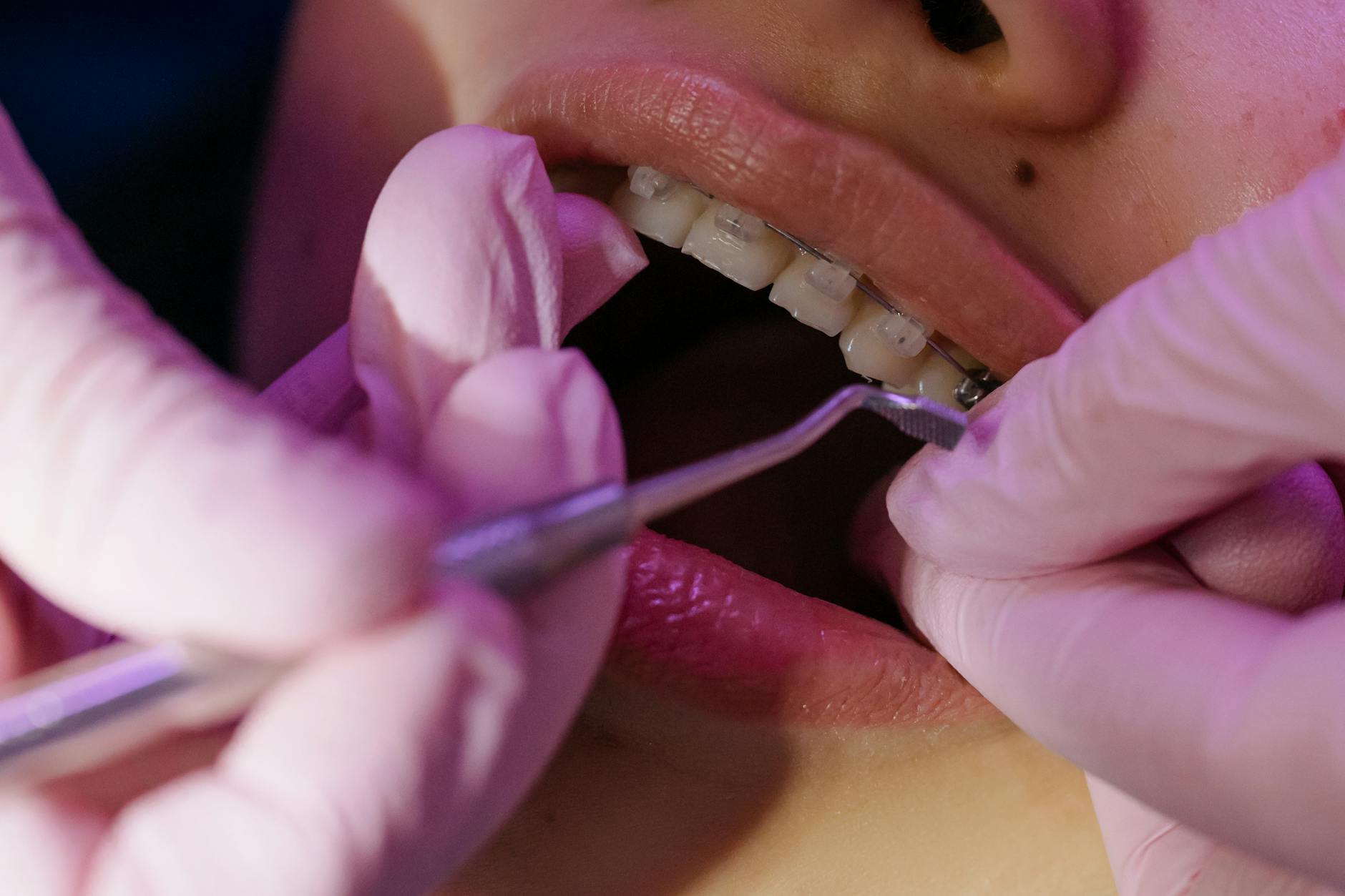
Wywiad i konsultacja: jakie informacje musi mieć ortodonta i periodontolog
Pytania, które zmieniają plan leczenia, a padają rzadko
Standardowa ankieta medyczna przed leczeniem ortodontycznym bywa zbyt ogólna. Do przygotowania dziąseł do aparatu przydaje się kilka mniej oczywistych pytań. Odpowiedzi na nie mogą zmienić zarówno plan leczenia ortodontycznego, jak i harmonogram wizyt u periodontologa.
Znaczenie mają m.in.:
- epizody krwawienia z dziąseł w przeszłości – czy były okresy, że dziąsła były zupełnie spokojne? Co je poprawiało lub pogarszało?
- częstość higienizacji profesjonalnych – czy pacjent chodzi na skaling raz do roku, częściej, czy nigdy?
- nawyki żywieniowe – ilość słodkich napojów, podjadanie między posiłkami, zwłaszcza „lepkich” przekąsek, które zostają na zębach,
- typ i częstotliwość używanej szczoteczki – czy pacjent miał kiedyś zalecane szczoteczki międzyzębowe lub irygator?
- doświadczenia z wcześniejszym leczeniem przyzębia – kiretaże, płukanki, antybiotyki miejscowe.
Takie pytania często brzmią „około-ortodontycznie”, ale pozwalają zorientować się, czy pacjent jest w stanie utrzymać higienę na poziomie koniecznym przy aparacie stałym. Leczenie aparatem to maraton, nie sprint – bez stabilnych nawyków higienicznych przyzębie będzie regularnie „przeciekać”, a dziąsła reagować stanem zapalnym na każdy drobiazg.
Choroby ogólnoustrojowe, leki, stres – „niewidoczni” przeciwnicy zdrowych dziąseł
Rozszerzona konsultacja nie kończy się na jamie ustnej. Periodontolog i ortodonta powinni mieć pełen obraz zdrowia ogólnego – zwłaszcza gdy objawy przyzębia są silne, a kamienia jest stosunkowo mało. Cukrzyca (szczególnie źle kontrolowana), choroby autoimmunologiczne, zaburzenia krzepnięcia, niedobory żelaza czy witaminy D potrafią radykalnie zmienić odpowiedź dziąseł na płytkę nazębną. Podobnie długotrwały stres i bezsenność: u części pacjentów prowadzą do zgrzytania zębami, mikrourazów przyzębia i szybszej utraty kości. Jeśli lekarz nie zapyta o te kwestie, plan leczenia ortodontyczno‑periodontologicznego będzie po prostu niepełny.
Osobną grupą są leki wpływające na dziąsła. Popularna rada „po prostu lepiej czyść zęby” nie wystarczy, gdy pacjent przyjmuje np. niektóre leki przeciwpadaczkowe, immunosupresyjne czy blokery kanału wapniowego – wówczas dziąsła mogą przerastać mimo stosunkowo dobrej higieny. Aparat założony w takich warunkach szybko „chowa się” w przerośniętych tkankach, utrudnia czyszczenie i maskuje rozwijające się kieszonki. W takich sytuacjach przydaje się kontakt ortodonty z lekarzem prowadzącym, a czasem korekta farmakoterapii przed startem leczenia z użyciem aparatu.
Pacjenci często bagatelizują też parafunkcje: zaciskanie zębów, gryzienie długopisów, obgryzanie paznokci. Dla ortodonty i periodontologa to cenna informacja – przy nasilonych parafunkcjach siły działające na zęby i przyzębie są większe niż same siły z łuku aparatu. U jednej osoby ten nawyk tylko spowolni leczenie, u innej przyspieszy utratę kości i cofanie się dziąseł przy siekaczach. Dlatego czasem najrozsądniejszym „badaniem wstępnym” jest… krótkie odroczenie aparatu i wprowadzenie szyny relaksacyjnej lub nauka innego sposobu radzenia sobie z napięciem.
Pełny wywiad, celowana diagnostyka przyzębia, sensowna higienizacja i leczenie stanów zapalnych przed założeniem aparatu układają się w jedną całość. Zamiast traktować prostowanie zębów jak oddzielny projekt, lepiej włączyć je w szerszy plan: stabilne przyzębie, przewidywalne gojenie i taki kierunek ruchów zębów, który nie „zużyje” rezerw kości. Dzięki temu aparat przestaje być ryzykiem dla dziąseł i kości, a staje się narzędziem, które pracuje razem z nimi, a nie przeciwko nim.
Lista badań przed założeniem aparatu – diagnostyka przyzębia krok po kroku
Badanie kliniczne przy fotelu – więcej niż „rzut oka” na dziąsła
Diagnostyka przyzębia nie zaczyna się od zdjęcia RTG, tylko od bardzo dokładnego badania przy fotelu. To etap, który często jest skracany do kilku sekund, a powinien być najbardziej „manualny” i szczegółowy.
Podstawą jest ocena:
- koloru i konsystencji dziąseł – czy są matowo różowe i zwarte, czy błyszczące, obrzęknięte, z prześwitującymi naczyniami,
- linii dziąseł – przebieg brzegu dziąsłowego względem szyjek zębów, obecność recesji, przerostów,
- brodawek międzyzębowych – czy wypełniają przestrzeń, czy są spłaszczone, z ubytkami tkanek,
- płytki i kamienia nazębnego – lokalizacja, ilość, rodzaj (nad- czy poddziąsłowy),
- śliny – ilość, lepkość, tendencja do zalegania w przedsionku jamy ustnej,
- torbieli, przetok, ropni – nawet niewielkie „kropki” ropne przy linii dziąseł zmieniają plan leczenia.
Popularna rada „zróbmy zdjęcie panoramiczne i zobaczymy, co dalej” nie działa, jeśli pomija się ten etap. RTG nie pokaże jakości dziąsła, delikatnych recesji ani reakcji tkanek na delikatny dotyk. Panoramiczne zdjęcie może wyglądać akceptowalnie, a przy sondowaniu okaże się, że niemal każdy ząb ma kieszonki 5–6 mm.
Sondowanie przyzębia – milimetry, które decydują o ruchach zębów
Sondowanie przyzębia to prosta czynność: cienka, wyskalowana sonda jest delikatnie wprowadzana do kieszonki dziąsłowej w kilku punktach wokół każdego zęba. Dla leczenia ortodontycznego jest to badanie krytyczne – właśnie te milimetry wyznaczają bezpieczne granice przesuwania zębów.
Standardowo ocenia się:
- głębokość kieszonek w sześciu punktach na ząb (mezjalnie-dziąsłowo, środkowo, dystalnie po stronie policzkowej i podniebiennej/językowej),
- krwawienie przy sondowaniu (BOP) – czy i gdzie pojawia się krew,
- recesje dziąseł – mierzone od granicy szkliwno-cementowej do brzegu dziąsła,
- szerokość dziąsła zrogowaciałego – istotna szczególnie w odcinkach, które mają być mocno przesuwane,
- ruchomość zębów – oceniana w skali stopni (0–III),
- furkacje – zajęcie rozwidleń korzeni zębów wielokorzeniowych.
To badanie bywa pomijane u młodych pacjentów z argumentem „przecież to nastolatek, tam nie może być paradontozy”. Problem w tym, że agresywne formy chorób przyzębia u młodych osób ujawniają się właśnie przy pierwszym dokładnym sondowaniu. Założenie aparatu bez tej informacji może skończyć się przyspieszoną utratą kości przy siekaczach czy trzonowcach w ciągu zaledwie kilku lat.
Alternatywą nie jest „zaufanie, że tak młody pacjent będzie miał zdrowe dziąsła”, tylko realne badanie: jeśli sondowanie jest dla pacjenta zbyt bolesne, to samo w sobie jest wynikiem diagnostycznym – świadczy o aktywnym stanie zapalnym.
Badania obrazowe – kiedy wystarczy pantomogram, a kiedy potrzebna jest CBCT
Zdjęcie panoramiczne (pantomogram) to standard przed leczeniem ortodontycznym. Pokazuje ogólny kształt kości, położenie zębów zatrzymanych, zmiany okołowierzchołkowe, ubytki kości przyzębia w ujęciu poglądowym. Dla przyzębia to jednak dopiero pierwszy szkic, a nie szczegółowa mapa.
Pantomogram bywa wystarczający, gdy:
- dziąsła są klinicznie zdrowe, brak kieszonek patologicznych przy sondowaniu,
- nie stwierdza się rozchwiania zębów, a linia kości na pantomogramie jest równomierna,
- leczenie ortodontyczne ma być umiarkowane (bez radykalnych wychyleń korzeni poza obrys kości).
W innych sytuacjach, szczególnie przy planowaniu trudniejszych ruchów (ekstruzje, intruzje, duże wychylenia siekaczy), przy podejrzeniu ubytków pionowych, furkacji czy wcześniejszej choroby przyzębia, lepszym wyborem jest CBCT (tomografia stożkowa).
CBCT pozwala ocenić:
- realną grubość blaszki kostnej w wymiarze przedsionkowo-podniebiennym/językowym,
- ubytki pionowe między korzeniami, niewidoczne wyraźnie na pantomogramie,
- położenie korzeni względem blaszki policzkowej i podniebiennej,
- stopień resorpcji kości u pacjentów po leczeniu periodontologicznym.
Popularny skrót „CBCT zrobimy tylko, jeśli coś wyjdzie źle w trakcie leczenia” jest odwrotną logiką. Przy parodontalnie obciążonych pacjentach to właśnie tomografia przed leczeniem pozwala uniknąć „zderzenia” korzeni z cienką blaszką kostną i dalszego pogłębienia recesji.
Badania mikrobiologiczne i testy genetyczne – kiedy mają sens, a kiedy są na wyrost
Coraz częściej proponuje się testy z kieszonek przyzębnych na obecność konkretnych bakterii (np. Aggregatibacter actinomycetemcomitans, Porphyromonas gingivalis) czy testy genetyczne markerów zapalenia. W kontekście przygotowania do aparatu nie są potrzebne każdemu pacjentowi, ale w kilku sytuacjach mogą zmienić postępowanie.
Rozważenie badań mikrobiologicznych ma sens, gdy:
- pacjent ma zaawansowane zmiany przyzębia w młodym wieku,
- dochodzi do szybkiej utraty kości, nieproporcjonalnej do widocznej płytki i kamienia,
- mimo przeprowadzonej higienizacji i leczenia zapalenia dziąseł parametry nie stabilizują się,
- w rodzinie występowały agresywne formy choroby przyzębia u osób młodych.
Tu popularna rada „wystarczy irygator i lepsza pasta” nie działa. Przy specyficznej florze bakteryjnej aparat może zadziałać jak „klatka” dla biofilmu, drastycznie zwiększając ryzyko szybkiej destrukcji kości. W takich przypadkach strategia obejmuje celowaną antybiotykoterapię, ściślejszy nadzór periodontologiczny oraz bardziej konserwatywny plan ortodontyczny.
Testy genetyczne (np. polimorfizmy IL-1) są przydatne głównie wtedy, gdy trzeba ocenić indywidualne ryzyko ciężkiego przebiegu choroby przyzębia mimo dobrej higieny. Nie są konieczne rutynowo przed każdym aparatem, ale mogą pomóc przy pacjentach:
- z nieproporcjonalnie silną reakcją zapalną przy mało rozległej płytce,
- z wielokrotnymi nawrotami zapalenia mimo poprawnej higieny i regularnej higienizacji,
- planujących długotrwałe, skomplikowane leczenie ortodontyczne (np. z chirurgią ortognatyczną).
Indeksy higieny i zapalenia – liczby, które pomagają w decyzji o starcie leczenia
Ocena gołym okiem często bywa myląca. Dlatego coraz częściej stosuje się proste indeksy liczbowo opisujące poziom higieny i zapalenia. Dla pacjenta z aparatem nie tyle liczy się „czy higiena jest dobra”, tylko czy jest wystarczająco dobra na codzienny kontakt z zamkami, łukami i ligaturami.
Najczęściej używane wskaźniki to:
- API (Approximal Plaque Index) – odsetek powierzchni międzyzębowych z płytką nazębną,
- PI (Plaque Index) – ogólna ilość płytki, oceniana na wybranych zębach,
- BOP (Bleeding on Probing) – procent miejsc krwawiących przy delikatnym sondowaniu,
- GI (Gingival Index) – nasilenie zapalenia dziąseł w ocenianych punktach.
Przygotowując dziąsła do aparatu, można przyjąć praktyczny próg: jeśli BOP i API są wysokie (np. powyżej 30–40%), leczenie ortodontyczne powinno zostać odroczone i skoncentrowane na redukcji płytki oraz ustabilizowaniu stanu zapalnego. Z kolei u pacjenta, który utrzymuje niski poziom BOP i API w kontroli powtórzonej po 4–6 tygodniach od higienizacji, start leczenia jest zdecydowanie bezpieczniejszy.
Rada „umyj lepiej zęby przez tydzień przed założeniem aparatu” w takim układzie nie działa. Krótkotrwałe „zrywy higieniczne” potrafią poprawić obraz w ustach na kilka dni, ale nie zmieniają biologii przyzębia. Liczą się nawyki potwierdzone powtarzalnym wynikiem indeksów, a nie jednorazowy wysiłek.
Monitoring w trakcie planowania – dlaczego jedna wizyta to za mało
Przy pacjentach z wyraźnym obciążeniem przyzębia diagnostyka nie kończy się na pojedynczej wizycie. Nawet najlepiej zebrany wywiad i świetnie wykonane badanie kliniczne to tylko zdjęcie jednego momentu. Tymczasem przyzębie, szczególnie po intensywnej higienizacji i leczeniu stanów zapalnych, potrzebuje czasu na przebudowę.
Rozsądny schemat przy pacjentach ryzykownych zakłada:
- wizytę diagnostyczną z pełnym badaniem przyzębia i dokumentacją fotograficzną,
- higienizację (skaling, piaskowanie, ewentualnie kiretaż zamknięty),
- kontrolę po 4–8 tygodniach z powtórnym sondowaniem wybranych miejsc i oceną BOP/API,
- ewentualną korektę planu leczenia (np. rezygnację z niektórych ruchów, etapowanie leczenia) po zobaczeniu, jak przyzębie reaguje na terapię.
Dla części pacjentów bywa zaskoczeniem, że decyzja o aparacie zapada dopiero po takim okresie „obserwacji biologicznej”. W praktyce to ten etap często ujawnia, kto jest w stanie wytrzymać reżim higieniczny i kontrolny, jaki narzuca aparat stały. Jeśli już w tym okresie pacjent ma problem z utrzymaniem regularnej higieny i obecnością na kontrolach, łatwo przewidzieć, co się stanie po założeniu zamków.
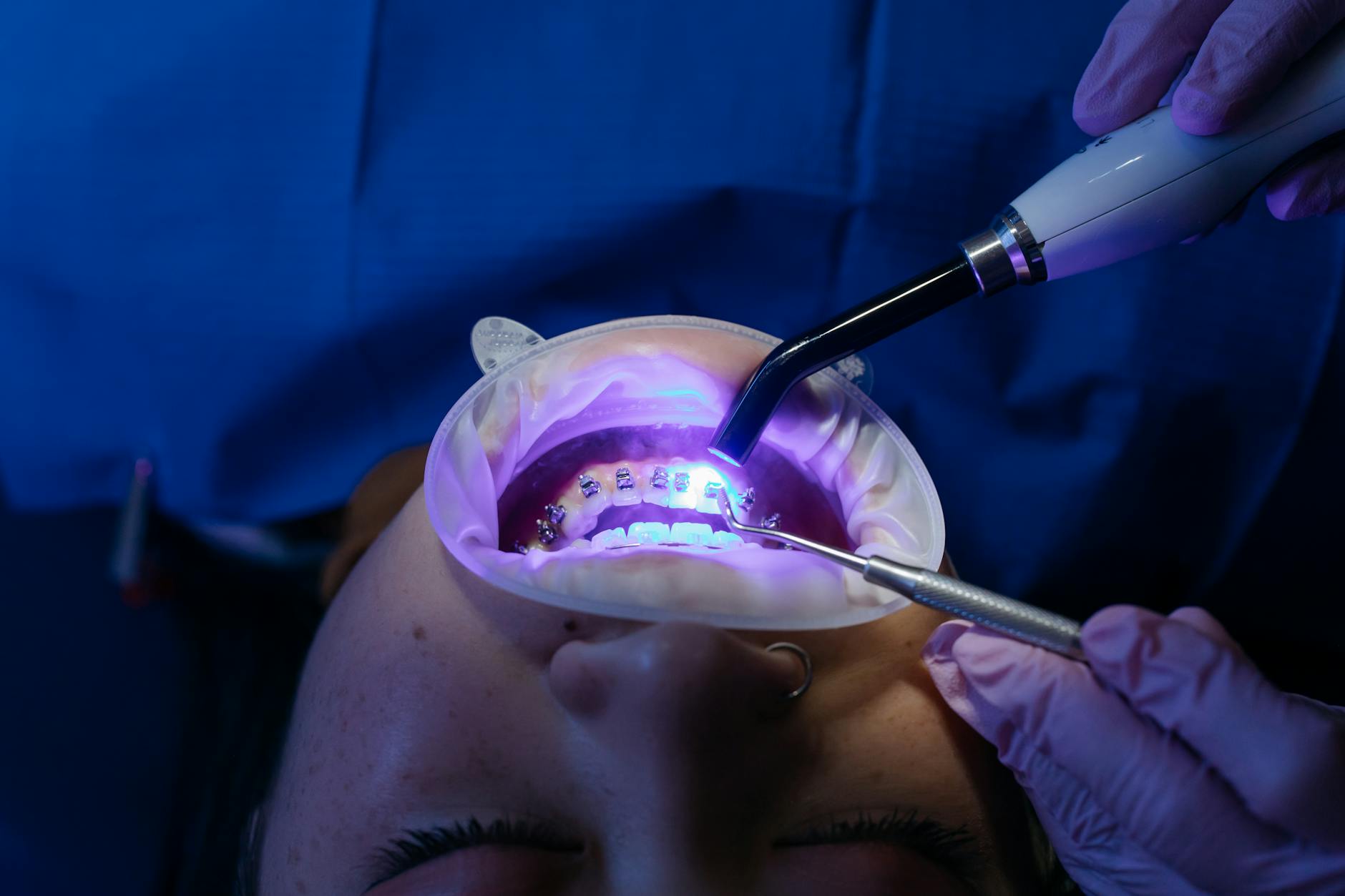
Porządki przed aparatem: higienizacja profesjonalna i domowa
Profesjonalny skaling i piaskowanie – kiedy wykonać jeden, a kiedy serię zabiegów
Przed założeniem aparatu wykonuje się zwykle pełny pakiet higienizacyjny: skaling naddziąsłowy i poddziąsłowy, piaskowanie, polerowanie. Różnica polega na tym, że przy pacjencie z ryzykiem choroby przyzębia często potrzebna jest seria procedur, a nie jednorazowy zabieg „na szybko” dzień przed zakładaniem zamków.
Skaling jednorazowy ma sens, gdy:
- płytki i kamienia jest umiarkowanie mało,
- dziąsła krwawią minimalnie lub wcale,
- nie stwierdza się głębokich kieszonek przyzębnych.
Przy większych problemach przyzębia często lepszym wyborem jest dwustopniowy plan:
- pierwsza wizyta higienizacyjna – usunięcie głównej masy kamienia, szczególnie nad- i poddziąsłowego, instruktaż higieny, dobór szczoteczek międzyzębowych,
- druga wizyta po 2–4 tygodniach – ocena reakcji dziąseł, doczyszczenie resztek kamienia poddziąsłowego, ewentualnie kiretaż zamknięty wybranych kieszonek.
Rada „zostawmy mały kamień, aparat i tak go zetrze” jest jednym z bardziej szkodliwych mitów. Zamki i łuki nie czyszczą zębów – raczej stabilizują płytkę i kamień, utrudniając dostęp szczoteczce. Start leczenia ortodontycznego na zębach z resztkami twardych złogów poddziąsłowych to prosta droga do podtrzymywania przewlekłego zapalenia w trakcie całej terapii.
Instruktaż higieny – dlaczego musi być zrobiony przed, a nie po założeniu aparatu
Pacjenci często słyszą zdanie „jak założymy aparat, pokażemy, jak czyścić”. To działa tylko u osób z idealnym przyzębiem i bardzo wysoką motywacją. U pozostałych powoduje, że pierwsze tygodnie z aparatem przebiegają w stanie ostrego zapalenia dziąseł, bolesności i krwawienia – a wtedy trudniej nauczyć się poprawnej techniki.
Lepszą strategią jest nauka higieny na „gołych” zębach, a dopiero potem adaptacja techniki do zamków. Podstawowe elementy instruktażu przed aparatem to:
- dobór odpowiedniego typu szczoteczki (najczęściej elektrycznej lub sonicznej) i techniki prowadzenia,
- nauka korzystania z nici dentystycznej i/lub taśm, łącznie z threaderami,
- wprowadzenie szczoteczek międzyzębowych – z dobraniem rozmiaru do konkretnych przestrzeni,
- omówienie użycia irygatora – z wyjaśnieniem, kiedy pomaga, a kiedy jedynie „maskuje” złą technikę szczotkowania,
- schemat codziennej rutyny: kolejność narzędzi, optymalny czas, najczęstsze błędy (np. pomijanie ostatnich zębów trzonowych).
Instruktaż zrobiony przed założeniem aparatu ma jeszcze jedną zaletę: pozwala wychwycić osoby, które mimo dobrych chęci nie radzą sobie manualnie – np. mają ograniczoną sprawność dłoni, bardzo niski próg tolerancji na manipulację w przedsionku jamy ustnej, nasilony odruch wymiotny. U nich plan higieny trzeba od początku uporządkować inaczej: bardziej oprzeć się na szczoteczce elektrycznej, irygatorze i prostych, powtarzalnych schematach zamiast skomplikowanych manewrów nicią.
Narzędzia pomocnicze: irygator, żele, płukanki – co faktycznie robi różnicę
Hasło „weź irygator, załatwi sprawę” często brzmi jak uniwersalna rada na każdy problem przy aparacie. Tymczasem u pacjenta, który źle szczotkuje, irygator co najwyżej wypłucze miękkie resztki pokarmowe, ale nie usunie dojrzałego biofilmu przylegającego do szkliwa. Sprawdza się jako uzupełnienie, nie zamiennik mechanicznego czyszczenia. Najlepiej działa u osób, które już opanowały podstawy, a chcą zwiększyć komfort oczyszczania stref trudno dostępnych (zamki, łuk, okolice dolnych siekaczy).
Podobnie jest z leczniczymi płukankami na bazie chlorheksydyny. Świetnie sprawdzają się krótkoterminowo, np. po kiretażu, mini-zabiegach chirurgicznych czy w ostrym zapaleniu dziąseł, kiedy szczotkowanie jest bolesne. Stosowane miesiącami bez kontroli powodują przebarwienia, zaburzenia smaku i mogą zmieniać skład flory bakteryjnej w niekorzystny sposób. U pacjenta przygotowywanego do aparatu sens ma raczej krótka kuracja w okresie intensywnego leczenia przeciwzapalnego, niż przewlekłe „profilaktyczne” płukanie dwa razy dziennie.
Żele i pasty z podwyższoną zawartością fluoru lub dodatkami przeciwzapalnymi są przydatne, ale nie zastąpią prawidłowej techniki. U osób z wysokim ryzykiem próchnicy okołoaparatowej często lepiej jest wprowadzić punktowe stosowanie żelu fluorowego na najbardziej zagrożonych powierzchniach (np. wokół zamków górnych siekaczy) niż tylko zmienić pastę na „mocniejszą”. Tu dużą rolę odgrywa indywidualny instruktaż – pokazanie, gdzie faktycznie odkłada się płytka u konkretnego pacjenta.
Plan kontroli higienicznych przed i po założeniu aparatu
Standard „higienizacja raz w roku” przy pacjencie z aparatem jest zbyt zachowawczy. Już na etapie przygotowania do leczenia okresy między wizytami higienizacyjnymi nie powinny być zbyt długie, bo wtedy łatwo przeoczyć, że pacjent nie dowozi nowego reżimu. Praktycznie sprawdza się schemat: zabieg higienizacyjny, kontrola po 4–8 tygodniach (z korektą instruktażu), dopiero potem decyzja o terminie założenia aparatu.
Po zamontowaniu zamków warto utrzymać gęstszy kalendarz wizyt wspierających: krótkie sesje higienizacyjne co 3–4 miesiące, połączone z oceną API/BOP i szybką korektą nawyków. U osób z przebytym zapaleniem przyzębia lub obciążeniem rodzinnym plan bywa jeszcze bardziej intensywny – np. naprzemiennie kontrole u ortodonty i periodontologa, tak aby żadna ze stron nie działała „w ciemno”.
Leczenie stanów zapalnych i chorób przyzębia przed startem leczenia ortodontycznego
Dlaczego „trochę krwawiące dziąsła” to przeciwwskazanie względne, a nie kosmetyczny detal
Popularny mit brzmi: „trochę krwi przy myciu to nic takiego, przejdzie jak się przyzwyczaisz do aparatu”. To działa wyłącznie u osób z minimalnym stanem zapalnym, dobrą higieną i świetnym potencjałem regeneracyjnym tkanek. U większości pacjentów krwawienie świadczy o obecnym, a często już przewlekłym zapaleniu dziąseł lub wczesnej fazie periodontitis. Dołożenie aparatu na takim tle zwykle nie „przyzwyczaja” tkanek, tylko dokręca śrubę: więcej płytki, trudniejszy dostęp, dodatkowe mikronaciągi na włóknach przyzębia.
Inaczej mówiąc: niewyleczony stan zapalny dziąseł jest jak bieganie z niewielkim skręceniem kostki. Można, tylko po co, skoro ryzyko powikłań rośnie, a czas „rekonwalescencji” się wydłuża. Leczenie ortodontyczne ma trwać miesiące lub lata – nie ma sensu startować z przyzębiem, które już na starcie pracuje na kredyt.
Stopnie ryzyka: od prostego zapalenia dziąseł po zaawansowaną chorobę przyzębia
Nie każdy stan zapalny przyzębia stawia taką samą blokadę dla aparatu. Najprostszy scenariusz to odwracalne zapalenie dziąseł związane głównie z płytką nazębną. Po pełnej higienizacji, korekcie domowej higieny i krótkiej kontroli po 4–6 tygodniach, przy poprawie BOP/API, można zazwyczaj bezpiecznie zakładać aparat, o ile ortodonta i periodontolog są zgodni co do oceny ryzyka.
Inaczej wygląda sytuacja przy wczesnej lub umiarkowanej periodontitis. Tu najpierw wykonuje się pełne leczenie niechirurgiczne (skaling poddziąsłowy, root planing, ewentualnie miejscowe leczenie farmakologiczne), a decyzja o aparacie zapada dopiero po fazie ponownej oceny – zwykle po 2–3 miesiącach. Dodatkowo zakres ruchów ortodontycznych bywa ograniczany: rezygnuje się z agresywnej ekstruzji, dużych retrakcji w strefach ze zredukowaną kością, a moment włączania elastycznych łuków planuje się ostrożniej.
W przypadku zaawansowanej periodontitis z rozchwianiem zębów, utratą kości i przebytymi zabiegami chirurgicznymi ortodonta musi zadać niepopularne pytanie: czy leczenie aparatem jest w ogóle zasadne. Czasem lepszą decyzją jest rezygnacja z pełnego, „książkowego” prostowania na rzecz ograniczonych korekt (np. aparaty częściowe, alignery tylko w jednym łuku, leczenie kamuflażowe) albo przesunięcie ortodoncji na etap po kompleksowym leczeniu protetycznym i implantologicznym.
Kiedy urządzenia ortodontyczne pomagają periodontologowi, a kiedy mu przeszkadzają
Dominuje przekonanie, że aparat stały to zawsze ryzyko dla przyzębia. Tymczasem przy dobrze zaplanowanym leczeniu bywa odwrotnie: korekta zgryzu może zmniejszyć przeciążenia zębów z patologicznym starciem, poprawić samooczyszczanie (np. przy zębach stłoczonych) i ułatwić ewentualne późniejsze leczenie protetyczne. Warunek jest jeden – stan zapalny musi być wcześniej wygaszony, a siły ortodontyczne kontrolowane bardziej konserwatywnie niż u pacjenta periodontologicznie zdrowego.
Przykład z praktyki: pacjent z wąskim łukiem górnym i stłoczeniem siekaczy, po leczeniu choroby przyzębia. Delikatne poszerzenie łuku i rozprostowanie zębów poprawia dostęp szczoteczki międzyzębowej i zmniejsza „węzły płytki” w punktach stłoczenia. Ten sam plan, zrealizowany bez wcześniejszego leczenia zapalenia, skończyłby się najpewniej zaostrzeniem stanu przyzębia i utratą wysokości kości w krytycznych miejscach.
Bywają też sytuacje odwrotne – aparat bardziej przeszkadza niż pomaga. Przy bardzo głębokich kieszonkach, niewystarczającej higienie i braku stabilizacji zębów nawet delikatne siły potrafią „rozhuśtać” uzębienie. Wtedy klasyczny aparat stały jest narzędziem nie na ten etap. Bezpieczniej bywa czasowo oprzeć się na leczeniu zachowawczym, szynowaniu rozchwianych zębów i odbudowie podparcia zgryzowego, a dopiero potem rozważyć ruchy ortodontyczne. Zdarza się też, że zamiast zamków wybiera się alignery, bo umożliwiają lepsze utrzymanie higieny – ale tylko u pacjentów, którzy realnie są w stanie nosić je zgodnie z zaleceniami.
Minimalny „pakiet naprawczy” przy zapaleniu dziąseł przed aparatem
Pacjent często słyszy: „najpierw wyleczymy dziąsła, potem aparat”, ale niewiele z tego wynika w praktyce. Tymczasem sensowny, podstawowy pakiet interwencji przed ortodoncją zwykle obejmuje kilka konkretnych kroków. Najpierw pełna higienizacja (skaling naddziąsłowy, piaskowanie, polerowanie), od razu połączona z instruktażem i doborem narzędzi domowych. Następnie okres 4–6 tygodni intensywnej pracy w domu, często wsparty krótką serią płukanek leczniczych lub żelu miejscowego.
Drugi kluczowy element to kontrola z ponowną oceną wskaźników: API, BOP, głębokości kieszonek. Jeżeli krwawienie spadło, a kieszonki są płytkie, można przejść do etapu planowania założenia aparatu. Jeśli obraz jest wciąż niepokojący, lekarz nie „czeka aż przejdzie samo”, tylko rozszerza leczenie o skaling poddziąsłowy, root planing i ewentualne miejscowe antyseptyki lub antybiotykoterapię. Dopiero po tym cyklu i kolejnej ocenie przyzębia można uczciwie stwierdzić, że tkanki są przygotowane do obciążenia ortodontycznego.
Wielu pacjentów dziwi się, że lekarz odwleka termin zakładania aparatu „tylko” po to, aby jeszcze raz oczyścić kieszonki czy poprawić szczotkowanie. W praktyce ten pozorny poślizg czasowy zwykle skraca całe leczenie – mniej stanów zapalnych w trakcie terapii to mniej przestojów, mniej awaryjnych wizyt i mniejsze ryzyko, że część ruchów trzeba będzie ograniczyć z powodu pogarszającego się przyzębia.
Kiedy trzeba powiedzieć „stop” i zmienić plan leczenia
Są sytuacje, w których najlepszą decyzją jest zawieszenie lub całkowita rezygnacja z aparatu. U pacjentów z agresywną postacią choroby przyzębia, szybką utratą kości i niską motywacją do higieny aparat stały bywa po prostu zbyt dużym obciążeniem. Zamiast forsować klasyczne „prostowanie wszystkiego”, lepiej czasem zaproponować ograniczoną korektę pozycji kilku kluczowych zębów, poprawę estetyki pracami protetycznymi czy odbudowę wysokości zwarcia.
Podobnie w trakcie już rozpoczętego leczenia: jeśli mimo powtarzanych instruktaży i zabiegów higienizacyjnych BOP rośnie, a zdjęcia kontrolne pokazują postępującą utratę kości, bezpieczniej jest spowolnić lub przerwać ruchy ortodontyczne. Dla pacjenta bywa to frustrujące, ale perspektywa utraty kilku zębów z powodu upartego trzymania się planu „idealnego zgryzu” zwykle szybko zmienia optykę. Rolą lekarza nie jest dowiezienie podręcznikowego łuku, tylko takie poprowadzenie leczenia, aby pacjent zachował stabilne, funkcjonalne uzębienie na lata.
Rola pacjenta w utrzymaniu zdrowych dziąseł podczas całego leczenia
Po opanowaniu stanu zapalnego i założeniu aparatu ciężar odpowiedzialności przesuwa się w dużej mierze na pacjenta. Żaden, nawet najbardziej dopracowany plan periodontologiczno-ortodontyczny nie wytrzyma codziennego „podlewania” płytką i kamieniem. Co ciekawe, osoby, które przed aparatem przeszły przez rzetelny proces leczenia dziąseł, często radzą sobie lepiej niż pacjenci „z natury zdrowi”, którym aparat założono bez szerszej diagnostyki. Już raz zobaczyli, jak szybko wskaźniki API/BOP potrafią się pogorszyć i jak niewygodne są zabiegi w stanie ostrego zapalenia.
Kluczowy jest prosty układ: lekarze biorą na siebie projekt (diagnoza, plan, kontrole), pacjent bierze na siebie wykonawstwo codzienne (higiena, stabilne nawyki, zgłaszanie niepokojących objawów). Jeżeli któraś strona „odpuści”, przyzębie dość szybko to pokaże – krwawieniem, obrzękiem, narastającymi nalotami w okolicach zamków czy przęseł łuku.
Najczęstsze błędy, które cofają postępy w leczeniu dziąseł po założeniu aparatu
Po udanym przygotowaniu tkanek przyzębia część pacjentów ma wrażenie, że „najgorsze za nimi”. To właśnie wtedy pojawiają się nawracające problemy. Kilka powtarzających się schematów:
- Powrót do starego stylu mycia – czyli szybkie „przejechanie” łuku od przodu, bez czyszczenia stref między zamkami a dziąsłem oraz bez narzędzi pomocniczych. W kontrolnym badaniu BOP rośnie, a kieszonki w okolicy łuków okrężnych błyskawicznie się pogłębiają.
- Nadużywanie płukanek zamiast mechanicznego czyszczenia – popularna rada „płucz więcej, będzie lepiej” nie działa, jeśli szczotka praktycznie znika z łazienki. Płukanka może być wsparciem, nie protezą szczotkowania. Przy aparacie to szczególnie widoczne: nalot mechanicznie „przykleja się” do elementów metalowych i żadna płynna chemia go nie rozpuści w całości.
- „Oszczędzanie” wrażliwych miejsc – gdy dziąsło w jednym sektorze jest bardziej tkliwe, pacjent często omija je szczotką. W efekcie rejon, który wymaga największej troski, dostaje najmniej uwagi. Logiczne na poziomie odruchu, katastrofalne na poziomie przyzębia.
- Ignorowanie małych sygnałów – jednorazowe krwawienie po intensywniejszym szczotkowaniu to nie dramat, ale gdy taki epizod powtarza się kilka dni z rzędu, jest to realny sygnał pogarszającego się stanu przyzębia. Pacjent często „przeczekuje” tygodniami, licząc, że „aparat musi tak działać”.
Paradoksalnie to osoby z wyjściowo zdrowymi dziąsłami częściej bagatelizują te sygnały. Pacjent po przebytej periodontitis jest zwykle bardziej czujny: raz zobaczony wykres utraty kości i zębów działa lepiej niż najlepsza ulotka motywacyjna.
Indywidualne modyfikacje planu ortodontycznego przy problematycznym przyzębiu
Kiedy przyzębie ma za sobą epizody choroby lub gdy anatomicznie jest „słabsze” (cienki biotyp, recesje, ubytki kości), klasyczny plan ortodontyczny wymaga korekty. Zamiast dążyć do wzorcowych łuków za wszelką cenę, lekarze częściej negocjują z naturą – i z pacjentem – rozsądny kompromis.
Praktyczne modyfikacje bywają różne:
- Ograniczenie zasięgu ruchów – np. rezygnacja z dużych retrakcji siekaczy w odcinkach z przerzedzoną blaszka kostną policzkową. Zgryz może pozostać minimalnie bardziej „wypukły” estetycznie, za to kość nie zostaje wypchnięta poza granice tolerancji biologicznej.
- Spowolnienie tempa leczenia – świadome wydłużenie całego procesu o kilka miesięcy, ale z mniejszymi siłami, dłuższymi odstępami między aktywacjami, dodatkową kontrolą BOP/API. Dla niektórych pacjentów brzmi to jak kara, w praktyce zmniejsza ryzyko nieodwracalnych szkód.
- Leczenie sekwencyjne – zamiast zakładać aparat na oba łuki jednocześnie, najpierw prowadzi się spokojne ruchy w łuku z lepszym podparciem kostnym, a dopiero potem – po ponownej ocenie – włącza drugi łuk. Mniej „frontów wojny” dla przyzębia naraz.
- Świadoma rezygnacja z maksymalnej estetyki – czasem lekarz razem z pacjentem decydują, że np. niewielkie rotacje w odcinku bocznym zostaną utrzymane, bo ich wyprostowanie wymagałoby przesunięć w rejonach z bardzo cienką kością. Pacjent otrzymuje prostszy uśmiech bez „wyciskania” tkanek do granic.
Takie kompromisy dobrze działają u pacjentów, którym jasno pokazano na zdjęciach i modelach, z czego rezygnują, a co zyskują. Dla wielu osób wizja zachowania wszystkich zębów w dobrej kondycji jest ostatecznie ważniejsza niż idealna linia zgryzu w aplikacji.
Pacjent „wysokiego ryzyka” a aparat – kiedy lepiej pozostać przy rozwiązaniach częściowych
W praktyce trafia się grupa pacjentów, u których kompletne, wieloletnie leczenie stałym aparatem jest zwyczajnie zbyt ryzykowne. Dotyczy to zwłaszcza osób łączących kilka niekorzystnych elementów naraz: zaawansowaną utratę kości w wielu sektorach, przewlekle słabą higienę, współistniejące choroby ogólne (np. niekontrolowaną cukrzycę), palenie tytoniu i ograniczoną dyspozycyjność do częstych wizyt.
W takim zestawie pełny aparat stały często jest terapią „na życzenie”, nie na realne możliwości tkanek. Rozsądniejsze okazują się wtedy mniejsze kroki:
- Aparaty częściowe – np. tylko w odcinku przednim, aby poprawić estetykę uśmiechu, bez długotrwałego angażowania zębów trzonowych z osłabionym przyzębiem.
- Krótkoetapowe leczenie alignerami – przy założeniu, że pacjent będzie rzeczywiście przestrzegał czasu noszenia. Daje to lepszy dostęp do higieny, a w razie pogorszenia sytuacji przyzębia alignery można szybko odstawić.
- Leczenie kamuflażowe – zamiast dążyć do idealnej klasy I, łagodzi się stłoczenia i koryguje przechylenia wybranych zębów, a resztę „dopina” się protetycznie (licówki, korony, odbudowa zwarcia). Przyzębie dostaje efekt „liftingu” przy mniejszej liczbie ruchów.
Popularna rada „jak prostować, to wszystko od razu” nie działa w tej grupie. Całościowe leczenie potrafi ich przyzębie zwyczajnie przerosnąć. Znacznie bezpieczniej celować w sensowną poprawę warunków estetyczno-funkcjonalnych, zamiast ścigać się z podręcznikowym ideałem.
Współpraca ortodonty, periodontologa i higienistki – kto za co odpowiada
Przy przygotowaniu dziąseł do aparatu i prowadzeniu leczenia ortodontycznego w tle choroby przyzębia pojedynczy lekarz rzadko jest w stanie sensownie ogarnąć całość. Najsprawniej działają zespoły, w których role są jasno rozdzielone:
- Periodontolog – odpowiada za diagnostykę przyzębia, plan leczenia przeciwzapalnego, monitorowanie wskaźników (BOP, PD, CAL) i decyzję, czy przy danym stanie tkanek można bezpiecznie wchodzić z ruchami ortodontycznymi. To on zwykle mówi „start”, „zwalniamy” albo „stop”.
- Ortodonta – planuje i prowadzi ruchy zębów z uwzględnieniem ograniczeń biologicznych. Koryguje plan, jeżeli periodontolog raportuje pogorszenie sytuacji. Dobiera rodzaj aparatów i sekwencję etapów tak, aby przyzębie miało czas na adaptację.
- Higienistka stomatologiczna – stoi na pierwszej linii. Prowadzi zabiegi higienizacyjne, szkoli pacjenta, koryguje nawyki, wychwytuje pierwsze drobne pogorszenia. To często ona jako pierwsza widzi, że wskaźnik API/BOP przestaje się poprawiać albo wyraźnie się pogarsza.
Pacjent ma prawo oczekiwać, że ta trójka ze sobą rozmawia. W praktyce dobrze działa prosta procedura: krótkie, rzeczowe opisy w kartotece po każdej wizycie (np. „BOP 12%, PD max 4 mm w 36–37, zalecana spokojna kontynuacja leczenia orto”) oraz jasny sygnał, kiedy sytuacja zbliża się do czerwonej strefy. Gdy ortodonta wie, że przyzębie „trzyma się” na granicy, inaczej planuje choćby terminy aktywacji czy zakres stosowanych sił.
Choroby ogólne i styl życia – dodatkowa warstwa ryzyka dla dziąseł przy aparacie
Dwa przyzwoicie przygotowane przyzębia mogą zareagować zupełnie inaczej na ten sam aparat, jeśli w tle toczą się różne procesy ogólne. Niewyrównana cukrzyca, palenie tytoniu, silny stres przewlekły, leki wpływające na przepływ śliny – wszystko to realnie zmienia odporność tkanek na bodziec ortodontyczny.
Przykładowo: pacjent z dobrze kontrolowaną cukrzycą, utrzymującym się w normie poziomem glikemii i opanowanym zapaleniem dziąseł może spokojnie przejść leczenie aparatem, jeżeli zespół lekarzy ma z nim kontakt i wie o chorobie. Ten sam aparat przy niekontrolowanej cukrzycy, z wysokimi poziomami glukozy i epizodami ketozy, zwiększa ryzyko szybkiego postępu periodontitis mimo pozornie dobrej higieny.
Podobnie z paleniem: popularny argument „przecież myję dokładnie” nie kompensuje upośledzonego gojenia i gorszego ukrwienia tkanek. U osób palących aparat staje się często katalizatorem problemów – nawet przy akceptowalnym API/PI krwawienie bywa maskowane przez efekt nikotyny, a utrata kości postępuje „po cichu”. W takich przypadkach liczba kontroli periodontologicznych powinna być większa, a ortodonta zwykle działa ostrożniej, ograniczając agresywne ruchy w rejonach ryzyka.
Specyficzne wyzwania w strefie estetycznej – recesje, cienki biotyp i „czarne trójkąty”
Przed założeniem aparatu w odcinku przednim kluczowe jest rozpoznanie tzw. cienkiego biotypu dziąsłowego i istniejących recesji. Pacjent patrzy w lustro i widzi „krzywe jedynki”, lekarz na zdjęciu widzi wąską blaszkę kostną, ząb już częściowo poza obrysem kości i wąskie pasmo dziąsła zredukowanego do kilku milimetrów. Bez przygotowania przyzębia i ostrożnej strategii ortodontycznej ryzyko dalszego obniżania dziąseł jest tu bardzo realne.
Niekiedy przed zmianą położenia zęba wykonuje się zabiegi plastyczne dziąseł (np. przeszczepy łącznotkankowe), aby „pogęścić” tkanki i dać im większą odporność na przyszłe bodźce. Wbrew obiegowej opinii nie jest to fanaberia estetyczna, tylko próba stworzenia bezpieczniejszego „korytarza” dla planowanych ruchów. Alternatywą bywa świadome ograniczenie korekty – pozostawienie lekkiej rotacji albo mniejszego wychylenia zęba, zamiast prostowania go „pod linijkę” kosztem tkanek miękkich.
Osobny temat to tzw. czarne trójkąty pojawiające się między zębami po rozprostowaniu stłoczeń. Kiedy zęby stłoczone zostają ustawione prawidłowo w łuku, brodawka dziąsłowa bywa już trwale zredukowana wskutek wcześniejszego stanu zapalnego i utraty kości. Pacjent oczekuje idealnej „białej ściany”, a widzi ciemne prześwity. Krótkie przygotowanie dziąseł przed leczeniem nie odwróci takich zmian, ale redukując zapalenie i stabilizując przyzębie, zmniejsza ryzyko dalszej utraty tkanek w trakcie terapii.
Technologie wspierające kontrolę przyzębia w trakcie leczenia – kiedy pomagają, a kiedy są gadżetem
Coraz częściej w gabinetach pojawiają się narzędzia mające „zautomatyzować” czujność wobec przyzębia: kamery wewnątrzustne z funkcją analizy płytki, aplikacje monitorujące higienę, skanery 3D śledzące recesje. Część z nich faktycznie pomaga pacjentowi zrozumieć, co dzieje się w ustach. Inne pełnią jedynie rolę efektownej prezentacji.
Dobrze działają rozwiązania, które:
- umożliwiają pokazanie pacjentowi jego własnych wskaźników (np. procentowo zaznaczone obszary z płytką po barwieniu) i porównanie ich z poprzednimi wizytami,
- pozwalają wykryć drobne zmiany wcześnie – np. analiza zdjęć lub skanów w odstępach kilku miesięcy pod kątem nowych recesji czy zmian obrysu dziąseł,
- są proste w obsłudze i nie wydłużają dramatycznie wizyty – bo wtedy realnie wchodzą do rutyny, zamiast być używane tylko od święta.
Mniej użyteczne są narzędzia, które generują efektowny raport, ale nie prowadzą do żadnej decyzji: ani zmiany planu ortodontycznego, ani korekty higieny, ani skierowania do periodontologa. Jeśli po „pomiarze zaawansowaną technologią” pacjent nadal wychodzi z lakonicznym „proszę lepiej myć”, to znaczy, że gadżet nie został przełożony na realne działanie.
Hasła typu „bez aplikacji pacjent nie będzie mył zębów” sprawdzają się głównie u fanów technologii. U wielu osób lepszy efekt daje prosta kartka z zaznaczonym planem mycia i krótkim komentarzem higienistki raz na kilka tygodni niż najbardziej rozbudowany system powiadomień. Elektronika powinna wspierać to, co i tak jest sensownie zaplanowane: regularne pomiary wskaźników, zdjęcia kontrolne tych samych okolic, jasne progi, przy których zmienia się sposób prowadzenia leczenia.
Najbardziej niedocenianym „narzędziem” bywa konsekwentnie prowadzona dokumentacja zdjęciowa jamy ustnej – zbliżenia recesji, brodawek międzyzębowych, ujęcia przed i po higienizacji. Porównanie takich fotografii co kilka miesięcy działa mocniej niż opis „delikatne pogorszenie w odcinku przednim”. Pacjent widzi, że np. po okresie większego stresu i gorszej higieny brodawki wyglądają gorzej, a po powrocie do zaleceń sytuacja się poprawia. To często skuteczniejsza motywacja niż dowolny wykres w aplikacji.
Dobrym testem na to, czy technologia ma sens, jest pytanie: „co zrobię inaczej, jeśli wynik wyjdzie gorszy niż poprzednio?”. Jeśli odpowiedź jest konkretna – skrócenie odstępów między wizytami, zmiana rodzaju aparatu, dodatkowa wizyta u periodontologa – narzędzie realnie wspiera leczenie. Jeżeli nic w planie się nie zmienia, a pacjent jedynie dostaje „ładniejszy obrazek” tego, że jest gorzej, lepiej poświęcić czas na rozmowę i instruktaż przy lustrze.
Dobrze przygotowane dziąsła nie są luksusowym dodatkiem do „ładnego uśmiechu z aparatem”, tylko warunkiem, żeby ten uśmiech za kilka lat w ogóle miał się na czym trzymać. Zamiast myśleć o badaniach, higienizacji i leczeniu przyzębia jak o przeszkodzie opóźniającej start aparatu, rozsądniej traktować je jak inwestycję: kilka tygodni czy miesięcy pracy, które kupują bezpieczeństwo dla kości, dziąseł i samych zębów na długie lata po zdjęciu zamków.
Najczęściej zadawane pytania (FAQ)
Czy mogę założyć aparat, jeśli krwawią mi dziąsła?
Jeśli dziąsła krwawią sporadycznie po bardzo mocnym szczotkowaniu, zwykle nie jest to przeciwwskazanie do aparatu. Problem pojawia się wtedy, gdy krwawienie występuje przy delikatnym myciu, nitkowaniu lub nawet przy jedzeniu – to typowy objaw zapalenia dziąseł.
Przy aktywnym krwawieniu większość ortodontów odracza założenie aparatu. Najpierw wdraża się profesjonalne oczyszczenie zębów, leczenie stanu zapalnego i korektę higieny domowej. Dopiero gdy dziąsła przestaną krwawić przy lekkim dotyku, aparat staje się bezpieczniejszą opcją.
Jak przygotować dziąsła do założenia aparatu ortodontycznego?
Przygotowanie zaczyna się od diagnostyki: przegląd u dentysty, ocena dziąseł, ewentualne zdjęcia RTG pod kątem utraty kości i kieszonek przyzębnych. Bez tego łatwo przeoczyć „ciche” problemy, które pod aparatem mocno przyspieszą.
Standardowy plan obejmuje zwykle:
- profesjonalną higienizację (skaling, piaskowanie, polerowanie),
- naukę dokładnego szczotkowania i nitkowania dopasowanego do Twojej jamy ustnej,
- leczenie stanów zapalnych i, jeśli trzeba, terapię periodontologiczną (kiretaże, leczenie kieszonek),
- czas na wygojenie tkanek – od kilku tygodni do kilku miesięcy przy bardziej zaawansowanych problemach.
Dopiero na zdrowym, niekrwawiącym przyzębiu aparat ma szansę działać przewidywalnie.
Czy aparat może pogorszyć stan dziąseł lub „rozchwiać” zęby?
Aparat sam z siebie nie niszczy dziąseł ani kości – pracuje na tym, co już jest. Jeśli przyzębie jest zdrowe, czasowe „rozluźnienie” zębów podczas leczenia jest fizjologiczne i po zakończeniu terapii najczęściej się stabilizuje.
Ryzyko zaczyna się przy przewlekłym zapaleniu dziąseł lub przyzębia. Wtedy organizm już niszczy tkanki, a siły z aparatu mogą ten proces przyspieszyć: dochodzi do szybszej utraty kości, pogłębiania kieszonek, narastającej ruchomości. Paradoksalnie ząb w stanie zapalnym potrafi przesuwać się szybciej, co bywa mylące – ustawienie koron wygląda świetnie, a pod spodem przyczep się rozpada.
Jakie badania zrobić przed założeniem aparatu, jeśli mam problemy z dziąsłami?
Minimum to dokładne badanie kliniczne przyzębia z sondowaniem kieszonek (mierzenie ich głębokości) oraz dokumentacja fotograficzna. Do tego dochodzą badania obrazowe – najczęściej zdjęcie pantomograficzne, a przy większych wątpliwościach również zdjęcia zębowe lub CBCT wybranych odcinków.
Przy podejrzeniu choroby przyzębia ortodonta często kieruje do periodontologa. Ten może zlecić:
- pełną ocenę przyzębia (indeks krwawienia, ruchomość zębów, ubytki kości),
- skaling poddziąsłowy i kiretaż,
- kontrolne badania po kilku tygodniach, aby sprawdzić, czy zapalenie jest wyciszone.
Dopiero po takiej ocenie da się realnie oszacować, czy aparat jest bezpieczny i jaki zakres ruchów jest możliwy.
Po czym poznam, że moje dziąsła nie są gotowe na aparat?
Czerwone flagi to przede wszystkim:
- krwawienie przy delikatnym szczotkowaniu lub nitkowaniu w wielu miejscach,
- obrzęk, zaczerwienienie, „napuchnięte” dziąsła,
- nieprzyjemny zapach z ust mimo regularnego mycia zębów,
- ból przy dotyku dziąseł lub przy jedzeniu twardszych produktów.
Te objawy zwykle nie mijają po „zmianie szczoteczki”, tylko wymagają leczenia zapalenia.
Bardziej subtelne sygnały to cofanie się dziąseł (zęby wyglądają na dłuższe), odsłonięte i wrażliwe szyjki, pojawiające się czarne trójkąty między zębami. Same w sobie nie zawsze blokują założenie aparatu, ale wymagają analizy planu leczenia, żeby nie pogłębić problemu.
Czy płukanka do ust wystarczy, żeby uspokoić dziąsła przed aparatem?
Płukanki z chlorheksydyną lub ziołowe potrafią zmniejszyć krwawienie i obrzęk, ale działają głównie objawowo. Jeśli w kieszonkach i na kamieniu poddziąsłowym wciąż siedzą bakterie, efekt jest krótkotrwały. To częsty scenariusz: kilka dni płukania – poprawa, po tygodniu odstawienia – powrót problemu.
Uczciwe przygotowanie dziąseł to zawsze połączenie:
- mechanicznego usunięcia płytki i kamienia (gabinet + domowa higiena),
- ewentualnej farmakoterapii i płukanek jako wsparcia,
- zmiany nawyków (technika szczotkowania, nitkowanie, dieta).
Sama płukanka bez oczyszczenia zębów działa jak dezodorant na niewymyte ciało – chwilowo maskuje problem, ale go nie rozwiązuje.
Czy da się założyć aparat przy już istniejącej paradontozie?
Tak, ale pod kilkoma warunkami. Choroba przyzębia musi być najpierw opanowana – bez aktywnego stanu zapalnego, z ustabilizowanym poziomem kości i regularnymi kontrolami u periodontologa. Dopiero wtedy planuje się leczenie ortodontyczne „na miarę” – z mniejszymi siłami, bardziej zachowawczymi ruchami i częstszymi wizytami kontrolnymi.
Popularna rada „najpierw wyprostuj zęby, potem zajmij się dziąsłami” przy paradontozie po prostu nie działa – w takim scenariuszu łatwo skończyć z prostymi, ale mocno rozchwianymi zębami. Odwrócona kolejność (najpierw przyzębie, potem aparat) daje zdecydowanie lepsze rokowanie i estetyczne, i funkcjonalne.
Najważniejsze punkty
- O powodzeniu leczenia ortodontycznego decyduje nie sam aparat, ale stan przyzębia – dziąseł, kości, ozębnej i cementu korzeniowego, które reagują na siły przesuwające zęby.
- Przewlekły stan zapalny dziąseł sprawia, że te same siły, które w zdrowych tkankach wywołują kontrolowaną przebudowę kości, przy zapaleniu mogą przyspieszać jej utratę i niszczyć więzadła utrzymujące ząb.
- Ząb objęty zapaleniem potrafi przesuwać się szybciej niż zdrowy, ale „szybkie efekty” są tu złudne – prostym zębom może towarzyszyć rozchwianie i trwała utrata kości po zdjęciu aparatu.
- Aktywne krwawienie, obrzęk, ból dziąseł czy ropna wydzielina z kieszonek przyzębnych są przeciwwskazaniem do natychmiastowego założenia aparatu; w takiej sytuacji bezpieczniej jest najpierw wyleczyć zapalenie.
- Ignorowanie stanu dziąseł przed aparatem sprzyja recesjom, „czarnym trójkątom” między zębami, nadwrażliwości szyjek oraz trudnościom z utrzymaniem efektów leczenia, nawet jeśli ustawienie zębów wygląda idealnie.
- Standardowa rada „zacznij jak najszybciej leczyć ortodontycznie” nie sprawdza się przy aktywnym zapaleniu przyzębia; lepszą strategią jest kilkutygodniowe przygotowanie – higienizacja, korekta nawyków, terapia periodontologiczna – a dopiero potem aparat.


Bardzo wartościowy artykuł! Po przeczytaniu dowiedziałem się, jakie badania są konieczne przed założeniem aparatu ortodontycznego. Teraz mam jasność co do tego, jak przygotować moje dziąsła do tego zabiegu. Dzięki szczegółowej liście badań zawartej w artykule, mam pewność, że będę odpowiednio przygotowany/a na wizytę u ortodonty. Polecam przeczytanie każdemu, kto planuje zabieg ortodontyczny!
Możliwość dodawania komentarzy nie jest dostępna.